INTRODUCCIÓN 1 – 2 3
Se estima que hay más de 200 millones de niñas y mujeres sometidas a la mutilación genital femenina en los treinta países de África, Asia y Oriente Medio donde tales prácticas están más extendidas, y las adolescentes representan la población más afectada. A nivel internacional, la MGF ha sido objeto de múltiples convenciones encaminadas a eliminar esta práctica, considerada una grave violación de los derechos fundamentales de las mujeres, con la consiguiente adopción a nivel nacional de medidas encaminadas a esta dirección. Los crecientes flujos migratorios desde países donde tales prácticas aún están generalizadas hacen que la MGF sea una realidad con la que incluso los profesionales de la salud deben lidiar a la luz de la legislación internacional y nacional vigente, con sus importantes repercusiones tanto en el derecho penal como en el derecho civil.
REFERENCIAS NORMATIVAS 2 3 4 5 6 7
Italia es un país signatario de una serie de convenciones internacionales destinadas a eliminar la MGF, incluida la Declaración Universal de Derechos Humanos (1948), la Convención sobre la eliminación de todas las formas de discriminación contra la mujer (1979), la Convención sobre los Derechos del Niño (1990), la Declaración sobre la violencia contra la mujer (1993), que incluye una referencia particular a la MGF, el Convenio de Estambul de 2011, en el que «la violencia contra la mujer se reconoce como una forma de violación de los derechos humanos y discriminación».
Según el art. 32 de la Constitución “La República protege la salud como un derecho fundamental del individuo y en interés de la comunidad. Nadie puede ser obligado a un determinado tratamiento de salud, excepto por ley. La ley no puede, en ningún caso, violar los límites impuestos por el respeto a la persona humana ».
Este artículo es recordado por el art. 5 del Código Civil, que regula los actos de disposición del cuerpo, que están prohibidos «cuando causan una disminución permanente de la integridad física o cuando son contrarios a la ley, al orden público o a la moral».
La Ley de 9 de enero de 2006 n. 7 y art. 583-bis del código penal
Antes de la emisión de la C.D. Ley Consolo, la MGF podía ser clasificada entre las lesiones intencionales de conformidad con los artículos 582 y 583 del Código Penal; estas, por lo tanto, fueron castigadas como lesiones personales graves o muy graves, en relación con el tipo de alteración producida en la mujer y las consecuencias causadas a ella.
Con la promulgación de la Ley de 9 de enero de 2006 n. 7 se dictaron «las medidas necesarias para prevenir y reprimir las prácticas de mutilación genital femenina como violaciones de los derechos fundamentales a la integridad de la persona y a la salud de las mujeres y las niñas» (art. 1). Esta disposición se caracteriza por su doble carácter: por un lado, como medida represiva de violencia contra los derechos humanos de toda mujer y, por otro, como herramienta informativa-preventiva.
La parte más relevante de la intervención legislativa consiste en disposiciones de carácter penal. De hecho, con el artículo 583-bis, se han introducido dos nuevos tipos de delito: el delito de mutilación (C1) y el delito de lesión (sin mutilación) de los órganos genitales femeninos (C2), sujeto a la verificación de «desencadenamiento real de un proceso mórbido, que produce una reducción apreciable en la funcionalidad de los órganos en cuestión». Cabe señalar que, según la ley, la conducta causante del ilícito puede ser tanto activa como omisiva, por lo que existe delito no sólo cuando el progenitor impone la mutilación genital a la hija, sino también cuando no impide que esta práctica sea llevada a cabo por el cónyuge, o por otros.
El artículo establece claramente que: “quien, en ausencia de necesidades terapéuticas, practique la mutilación de los órganos genitales femeninos será castigado con prisión de cuatro a doce años”. Las mutilaciones de los órganos genitales femeninos a las que se refiere el Código Penal son: clitoridectomía, escisión, infibulación, cualquier otra práctica que reporte efectos del mismo tipo. También se especifica que quien, en ausencia de necesidades terapéuticas, cause lesiones en los órganos genitales femeninos distintas a las indicadas anteriormente con el objetivo de deteriorar las funciones sexuales, causando así una enfermedad en el cuerpo o la mente, será castigado con prisión de tres a siete años. La penalización será más severa si la MGF se practicó en un menor o con fines de lucro.
Con la ley n. 172/2012, de aplicación del Convenio de Lanzarote firmado por Italia el 25 de octubre de 2007, se introdujo en el artículo 583-bis del Código Penal la disposición de la pena accesoria de caducidad del ejercicio de la patria potestad. Esta confiscación está regulada por los artículos 330 del código civil (conducta que causa daño objetivo a los niños) y 333 del código civil (conducta que no da lugar a la sentencia de confiscación prevista en el artículo 330, pero en cualquier caso perjudicial para el niño para el que el juez puede adoptar las medidas apropiadas y ordenar el retiro de uno o ambos padres de la residencia familiar) . En 2018, el Tribunal de Turín se expresó con estas disposiciones sobre un caso de MGF.
Debe especificarse que las disposiciones de esta ley son válidas incluso si la MGF se realiza en el extranjero, tanto por un ciudadano italiano como por un ciudadano extranjero residente en Italia. La Ley también prevé una sanción accesoria para quienes ejerzan una profesión sanitaria (médicos, matronas, enfermeras), si son condenados por alguno de estos delitos, o la inhabilitación para la profesión de tres a diez años. En vista de la prohibición, se permiten intervenciones médico-quirúrgicas mutilativas, justificadas por la necesidad de tratar la patología de un paciente.
Dentro del ámbito de la ley, los casos de reinfibulación también son ilícitos, en los casos en que el cirujano (donde la sutura ha sido removida por razones terapéuticas) es solicitado por miembros de la familia o por la mujer para llevar a cabo la resutura de la vagina.
Además, el Código de Ética Médica finalmente, en su artículo 52, prohíbe explícitamente al médico cualquier forma de colaboración, participación o simple presencia, en la ejecución de actos de tortura o tratos crueles, inhumanos o degradantes y excluye expresamente la práctica de cualquier forma de mutilación sexual femenina.
obligaciones jurídicas
Con respecto a lo anterior, los profesionales de la salud deben ser conscientes de sus responsabilidades ante la ley, tanto con respecto a la legitimidad de su conducta como con respecto a su deber de informar al AG.
DEBER DE DIVULGACIÓN
Quedando dentro del supuesto a que se refieren los apartados C1 y 2 del art. 583 bis del Código Penal en delitos que pueden ser perseguidos de oficio, se encuentra vigente para el Profesional Sanitario la Obligación de Denunciar ante la Autoridad Judicial.
Este deber de divulgación debe cumplirse de acuerdo con la ley de varias maneras, dependiendo de la calificación del Operador en el caso específico.
Los delitos que pueden ser perseguidos de oficio son generalmente los contra la vida, contra la seguridad individual (lesiones graves, violencia privada, secuestro), contra la seguridad pública, sexual, aborto (fuera de lo previsto por la Ley 194/78), de manipulación de un cadáver, contra la libertad individual y contra la familia (maltrato, abandono de menores o incapaces).
De conformidad con el art. 331 c.p.p., los Funcionarios Públicos y Funcionarios de la Función Pública que, en el ejercicio o por razón de sus funciones o servicio, tengan noticia de un hecho que pudiera constituir un delito perseguible de oficio, tienen la obligación de denunciarlo. Por lo tanto, la certeza del delito no es necesaria pero la mera sospecha de que se ha producido es suficiente.
Quienes ejercen una función pública (actividad realizada por una persona no en su propio interés sino en interés de la comunidad) legislativa, judicial o administrativa, caracterizada por facultades autoritativas o de certificación ostentan la calificación de Funcionarios Públicos (PU), de conformidad con el art. 357 del código penal. Esta es una manifestación de la voluntad de la administración pública. Entre las figuras que ostentan esta calificación se encuentran el Director Médico de un hospital público, los Médicos Hospitalarios en ejercicio de facultades autoritativas (en otros casos ostentan el cargo de Funcionarios del Servicio Público), el Médico Generalista, el jefe residente de un Laboratorio Afiliado, el Médico que trabaja en un Hogar de Ancianos privado afiliado al NHS. De conformidad con el art. 358 del Código Penal, quienes ejercen una actividad pública, siempre que tengan cualquier capacidad y se rijan en la misma forma que una función pública, ocupan el cargo de Servicio de Representantes Públicos (IPS). Sin embargo, no tienen los poderes típicos de los funcionarios públicos, es decir, poderes autoritativos o de certificación.
De conformidad con los artículos 331 y 332 del Código de Procedimiento Penal, la denuncia debe contener la exposición de los elementos esenciales del hecho, las fuentes de prueba ya conocidas y el día de la adquisición de la noticia. La denuncia debe presentarse y remitirse al Ministerio Fiscal o a un Ministerio Fiscal por escrito, sin demora, incluso cuando no se conozca al autor. En caso de que varias personas estén obligadas a denunciar un mismo hecho, se podrá redactar y firmar una única escritura por todos los obligados.
Según el art. 334 c.p.p. (Informe) y el art. 365 código penal (Omisión de informe), el Operador de una Profesión Sanitaria (eps) que haya prestado su asistencia u opere en casos que puedan presentar las características de un delito que pueda ser perseguido de oficio tiene la obligación de informar, posibilidad que debe ser concreta. Las profesiones sanitarias en el sistema legal italiano son todas aquellas profesiones cuyos operadores, en virtud de un título calificativo emitido/reconocido por la República Italiana, trabajan en el campo de la salud (farmacéutico de conformidad con el Decreto Legislativo 258/1991; cirujano de conformidad con el Decreto Legislativo 368/1999; odontología-tra ex l.409/1985; veterinario ex l. 750/1984; psicólogo ex l. 56/1989).
También existen profesiones sanitarias de enfermería ex l. 905/1980 y obstetras ex l. 296/1985, así como enfermera pediátrica ex d.l. 70/1997; a estas se suman las profesiones sanitarias de rehabilitación, así como las profesiones técnico-sanitarias (del área técnico-diagnóstica y de asistencia técnica).
De conformidad con el citado art. 334 c.p.p., el informe debe contener la indicación de la persona a la que se prestó la asistencia, el lugar, el momento y las circunstancias de la intervención, así como información sobre el hecho, los medios por los que se cometió y los efectos que ha causado o puede causar. Debe enviarse por escrito a la Autoridad Judicial dentro de las cuarenta y ocho horas o, si hay peligro en la demora, inmediatamente. Al igual que con el informe, incluso si varias personas están obligadas a hacer un informe por el mismo hecho, una sola escritura puede ser redactada y firmada por todas las partes obligadas. Al igual que las disposiciones para el informe, se sanciona la omisión o demora del informe pero, a diferencia del informe, existen exenciones de la obligación de informe (art. 365 del código penal): cuando la presentación expondría a la persona asistida a un proceso penal (prioridad del Derecho a la Salud); si el médico no ha presentado un informe debido a haberse visto obligado a hacerlo por la necesidad de salvarse a sí mismo o a un pariente cercano de un daño grave e inevitable a la libertad o al honor (artículo 384 del código penal).
En resumen, las diferencias sustanciales entre los dos casos descritos anteriormente se refieren a la calificación del sujeto obligado cuando tiene conocimiento del hecho (PU/IPS frente a eps), las formas en que tiene conocimiento del hecho (noticias frente a asistencia /trabajo previo al almacenamiento), el tiempo con el que debe cumplirse la obligación (sin demora frente a < 48 h/inmediatamente), la certeza de la ocurrencia de un evento que puede configurarse como un delito que puede ser perseguido de oficio (sospechoso vs posibilidad concreta) y, finalmente , la presencia de exenciones (previstas solo para el informe).
Las principales diferencias entre la denuncia y el informe se resumen en la tabla 1.
| REPORTE | REPORTE MEDICO | |
| Calificación del operador en el momento en que el sujeto es consciente del hecho | PU/IPS | EPS |
| Método con el que el sujeto tiene conocimiento del hecho | NOTICIAS | Ayuda administrada |
| Tiempo con el que la obligación debe cumplirse sin demora | Sin demora | <48h / immediateley |
| Exenciones | NO PROPORCIONADO |
Tabla 1 Principales diferencias entre la denuncia y el informe
Dado que la MGF, como se mencionó, de acuerdo con lo dispuesto en el artículo 583-bis del Código Penal C1 y C2, tipos de delitos que pueden ser perseguidos de oficio, la obligación de proporcionar información está vigente para el Profesional Sanitario, de acuerdo con los métodos especificados anteriormente. La proporción del informe no solo radica en el enjuiciamiento del delito ya cometido, sino en una perspectiva de prevención, tanto para proteger a las posibles víctimas actuales como a las generaciones futuras. Este cumplimiento, aunque sea vinculante, debe ser llevado a cabo por el Profesional Sanitario en la medida de lo posible en alianza con el asistido, posiblemente con el apoyo de Mediadores Culturales y Servicios Sociales, con el fin de minimizar el riesgo de que sea retirado de la red por razones familiares y socioculturales.
EL PROBLEMA DEL CONSENTIMIENTO 2 8 9
No son insignificantes los problemas relacionados con el consentimiento (es decir, la capacidad del propietario individual de la propiedad protegida para autodeterminarse y elegir libremente) a esta práctica, teniendo en cuenta la posibilidad, lejos de ser rara, de que sea la propia víctima quien pida ser sometida a una práctica culturalmente compartida y socialmente impuesta. Se puede considerar intrínseco a la propia identidad cultural y, en consecuencia, importante para mantener la adhesión a las propias tradiciones.
Además, se puede requerir que un profesional de la salud realice la MGF en un menor o una persona discapacitada.
El consentimiento informado está definido y regulado, por primera vez en Italia, por la ley 219/17 que contiene «Reglamentos sobre consentimiento informado y disposiciones de tratamiento anticipado», también conocida como la ley de Biotestamento. La ley se estructura en dos partes: la primera (artículos 1, 2 y 3) trata del consentimiento informado, el segundo (art. 4) con testamentos en vida (el llamado DAT, disposiciones de tratamiento anticipado) y planificación de la atención compartida (art. 5).
El consentimiento informado representa el derecho muy personal del paciente a la autodeterminación que toma la forma de la facultad de elegir libremente y con plena conciencia entre las diversas opciones de tratamiento terapéutico, así como la de rechazar el tratamiento y decidir conscientemente interrumpir la terapia en curso.
La elección sigue a la presentación de una serie específica de información, hecha comprensible para él por el médico o el equipo médico.
Toda persona que participe directamente en un acto médico, si es mayor de edad, consciente y capaz, debe dar su consentimiento al personal sanitario para que pueda actuar legítimamente.
Dado que es una manifestación libre y consciente de la voluntad, es posible que algunos sujetos no estén en condiciones de cumplir con estos requisitos. No se hace distinción entre menores, interceptados e incapacitados, generalmente hablamos de pacientes incapaces. El paciente incapaz «debe recibir información sobre las opciones relacionadas con su salud de manera coherente con sus capacidades para estar en condiciones de expresar su voluntad», como se establece en el art. 3 párrafo 1 de la ley 219 de 22 de diciembre de 2017. En tales casos, el consentimiento es expresado por el tutor o por la misma persona con discapacidad.
El consentimiento informado se utiliza para legalizar un determinado acto de salud, en ausencia del cual se vuelve a cometer el delito.
En el caso de la MGF nos encontramos ante un acto que no tiene valor terapéutico (al que la persona asistida puede o no dar su consentimiento), ya que, en particular en lo que se refiere a lo dispuesto en el apartado C1, se trata de actuaciones encaminadas a producir una discapacidad de la integridad psicofísica de la persona y, como tal, susceptible de ser perseguida judicialmente.
Por lo tanto, específicamente, además de la Ley Penal y el Código Deontológico (art. 52), las disposiciones del art. 5 c.c. («Actos de disposición del cuerpo», que están prohibidos cuando causan una disminución permanente de la integridad física, o cuando son contrarios a la ley, el orden público o la moral), excepto en los casos expresamente previstos por la Ley (L. 458/67: trasplante de riñón vivo; L. 164/82: rectificación y atribución de sexo; L. 107/90: transfusiones de sangre; L. 30/93: muestreo e injertos de córneas; L. 91/99: extracción y trasplante de órganos y tejidos; Ley 483/99: trasplante parcial de hígado).
Por lo tanto, ¿puede la mujer (o el tutor en el caso de menores o personas discapacitadas) expresar un consentimiento válido para estos procedimientos? ¿Son específicamente los titulares del derecho existente?
Con respecto al C1 del artículo 583-bis del Código Penal, considerando que estas prácticas siempre resultan en una disminución permanente de la integridad psicofísica (un derecho garantizado constitucionalmente por el artículo 32), no pueden de hecho expresar este consentimiento.
Luego, con respecto al delito de lesión mencionado en C2, no hay duda de que algunos tipos de MGF (por ejemplo, prácticas que implican perforación, perforación, incisión del clítoris y los labios) no producen necesariamente una disminución permanente de la integridad psicofísica que debe documentarse si es necesario. Por lo tanto, en este caso es posible expresar el consentimiento a estas prácticas de conformidad con la Ley 219/17, y aquí, por ejemplo, la mujer puede solicitar legalmente que se le coloque una perforación genital.
En cuanto al factor discriminatorio a que se refiere el art. 51 del código penal, el derecho al que se hace referencia podría consistir en el derecho a la libertad religiosa, o en el derivado de la costumbre, o previsto por una ley extranjera. Sin embargo, debe tenerse en cuenta que ninguna denominación religiosa prescribe obligatoriamente la MGF y, incluso si este fuera el caso, el ejercicio de la libertad de religión no puede conducir a la violación de los derechos constitucionales de mayor rango, como la dignidad personal (artículos 2 y 3 Const.), la integridad física y la salud psico-sexual (art. 32 Const.); por lo tanto, en el caso de la MGF, ni siquiera el descargo de responsabilidad de conformidad con el art. 51 del código penal.
Por último, tenga en cuenta que la Ley 219/17 en el art. 1 párrafo 6 establece específicamente que el paciente no puede exigir tratamientos de salud contrarios a la ley, la ética profesional o las buenas prácticas de asistencia clínica y que, frente a tales solicitudes, el médico no tiene obligaciones profesionales.
Sin embargo, en lo que respecta a la defibulación, no integra el delito previsto en el art. 583-bis del código penal, ya que está relacionado con una necesidad terapéutica, destinada a reparar una grave violación de la integridad física de la mujer y de su derecho a la salud. Al igual que otros actos médicos, siempre requiere la adquisición de un consentimiento informado válido, también con la ayuda de un mediador cultural cuando sea necesario. En el caso de los menores, las personas que ejercen la responsabilidad parental deben participar en el proceso de toma de decisiones, teniendo en cuenta, sin embargo, que, en cualquier caso, el objeto de la protección es el derecho de la menor a ver una violación grave de su integridad física y su derecho a la salud. Esto debe estar en armonía con lo dispuesto en el art. 3 de la citada Ley 219/17 así como en el caso del sujeto adulto e incapaz.
PROTECCIÓN INTERNACIONAL 9 – 31
Una persona que está en riesgo de ser sometida a la mutilación genital femenina (MGF) puede solicitar al Estado italiano el reconocimiento de la protección internacional, un conjunto de derechos fundamentales reconocidos por Italia para los refugiados.
Los refugiados son personas que tienen un temor fundado de ser perseguidos en su país por motivos de raza, religión, nacionalidad, opinión política, pertenencia a un determinado grupo social y que no pueden recibir protección de su país de origen. Desde este punto de vista, la MGF se considera una persecución que confiere el derecho a la condición de refugiado. Esta condición prevé, de hecho, que los sujetos reciban protección internacional y, en primer lugar, que tengan garantizado el derecho a no ser repatriados y a permanecer en Italia.
Las solicitudes de asilo por razones de MGF pueden entrar en el ámbito del Decreto Legislativo 251/2007 art. 7 y 8, que consideran que la violencia física o psicológica o los actos dirigidos específicamente contra un género específico o contra los niños son relevantes a efectos de la concesión del estatuto de refugiado. Sobre la base de los principios establecidos en la Convención de Ginebra de 1951, estos actos de violencia constituyen una grave violación de los derechos humanos fundamentales. No obstante, incluso el hecho de haberse alejado o haber alejado a su hija de tales prácticas puede considerarse a los efectos de solicitar solicitudes de asilo, lo que podría implicar una persecución de naturaleza política en países donde la MGF representa una práctica fuertemente arraigada en el orden político religioso. Este motivo de persecución está específicamente previsto en el citado Decreto Legislativo. Lo mismo se aplica a aquellos que ya se han sometido a la MGF, ya que pueden haber legitimado y fundado el temor a una futura persecución y lo mismo puede repetirse y/o volver a infligirse de diferentes formas. La ley incluye, de hecho, ambas hipótesis de persecuciones pasadas y futuras (artículos 2, 3 y 4). La inclusión de la mutilación genital femenina entre las razones para aceptar solicitudes de asilo también se ha reiterado en el contexto del derecho de la Unión Europea y por el ACNUR. Sobre este punto, cabe señalar que ya en la década de 1990, la jurisprudencia de varios países europeos, como Francia, el Reino Unido, Austria, Alemania, Bélgica y España, y países no europeos, como Canadá, Estados Unidos y Australia , identificaron la MGF como una condición previa para el reconocimiento de la condición de refugiado.
En 2016, Italia registró un aumento en los flujos migratorios, especialmente de países en riesgo de MGF, estimados en alrededor de 181.500 personas, con un aumento paralelo en el número de solicitudes de asilo, para las cuales fue el tercer país de la UE con 123.000 preguntas. Aunque se desconoce el número exacto de mujeres que solicitan asilo por motivos relacionados con la MGF y que lo obtienen por este motivo, estos datos hacen probable que en esta población exista un elevado porcentaje de mujeres que han sufrido o están en riesgo de sufrir MGF, consideraciones reforzadas por la evidencia del elevado número de mujeres solicitantes de asilo procedentes de países donde la práctica de la MGF sigue estando muy extendida: elevadas cifras tanto en términos absolutos, como en el caso de Nigeria y Eritrea (que tuvieron una incidencia de MGF igual al 27% y 89% respectivamente), como en términos relativos, como en el caso de Somalia donde la incidencia de MGF fue igual al 98% (Fig.1). Se estima que en Italia hay entre 60.000 y 81.000 mujeres sometidas a una forma de MGF en la infancia.
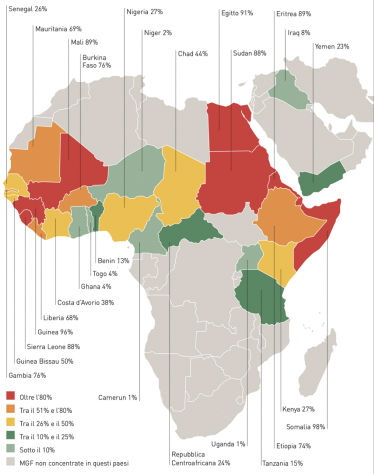
Figura 1: MGF por país entre mujeres de 15 a 49 años 31
La carga de la prueba recae en el solicitante y es suficiente para probar la credibilidad de los hechos incluso circunstancialmente (sentencias C.C. n. 18353/06, 10177/11 y 6880/11).
En cuanto al profesional sanitario (principalmente Especialistas en Ginecología y Obstetricia y Medicina Legal), se le podrá exigir que certifique la existencia de la mutilación, su tipología y extensión para poder tramitar correctamente la solicitud.
INDEMNIZACIÓN POR DAÑOS Y PERJUICIOS 9 32 – 36
En el derecho civil, la protección de las víctimas de la mutilación genital femenina plantea la cuestión de la posibilidad de indemnización por los daños biológicos causados por tales prácticas.
Esto no puede separarse de una evaluación médico-legal relativa no solo a la evaluación de la existencia de un vínculo causal jurídicamente relevante entre las prácticas mencionadas y la lesión residual a nivel psicosomático sino, sobre todo, a la transitoriedad o permanencia de los propios resultados. Además, es aconsejable considerar la existencia de resultados incapacitantes no solo desde un punto de vista físico, sino también desde un punto de vista psíquico, ya que se reconoce que estas prácticas son muy efectivas en términos de resultados psicotraumáticos. Las repercusiones en el funcionamiento de la víctima son tan considerables que pueden configurar un marco de Trastorno de Estrés Postraumático. Se da un ejemplo de una sentencia que condena la indemnización por daños y perjuicios en un caso de MGF emitida por el Tribunal de Apelación de Turín el 26.02.2020 y posteriormente confirmada en Casación en 2021.
Habiendo entendido el daño como “la lesión a la integridad psicofísica de la persona, susceptible de valoración médico-legal, que es resarcible con independencia de su incidencia en la capacidad de generación de ingresos del perjudicado” (art. 5 párrafo 3, Ley 57/01 ), debe realizarse la valoración médico-legal. Se realiza posiblemente en acción colegiada con un especialista de mérito en los casos que presenten los perfiles de responsabilidad profesional médica previstos por la ley 24/17, debiendo verificar la existencia del impedimento, su extensión y cualquier repercusión funcional en la salud psicofísica del paciente.
CONCLUSIONES
La mutilación genital femenina es reconocida como una grave violación de los derechos fundamentales de las mujeres y las niñas y, por esta razón, es condenada por una serie de convenciones internacionales que tienen como objetivo eliminar tales prácticas. En estos convenios, Italia también es signataria. A la luz de esto, en el sistema legal italiano la práctica de la MGF, en violación de los derechos constitucionalmente garantizados, conlleva una serie de consecuencias tanto en el ámbito penal, en particular los casos a los que se refiere el 583-bis del código penal introducido por l. 07/06, y en el ámbito civil relativo a la responsabilidad parental, la protección internacional y, por último, pero no menos importante, la indemnización por los daños sufridos.
En lo que respecta al personal sanitario, la ley prevé una sanción accesoria en el caso de la práctica de la MGF, que también está expresamente prohibida por el Código de Deontología Médica. Además, al tratarse de delitos que pueden ser perseguidos de oficio, el deber de información a la Administración Pública está vigente para el médico o el profesional sanitario, deber definido de forma diferente según la cualificación que ostente el profesional sanitario.
Otro elemento crítico es la cuestión del consentimiento. En el caso de la MGF nos encontramos ante un acto que no tiene valor terapéutico (al que la persona asistida puede o no dar su consentimiento). Esto se debe a que, en particular en lo que se refiere a lo dispuesto en C1, se trata de actuaciones encaminadas a producir un menoscabo de la integridad psicofísica de la persona y, como tal, susceptibles de enjuiciamiento por ley. Por lo tanto, además de la Ley Penal y el Código de Conducta, se aplica lo dispuesto en el art. 5 c.c. Por último, tenga en cuenta que la Ley 219/17 en el art. 1 párrafo 6 establece específicamente que el paciente no puede exigir tratamientos de salud contrarios a la ley, la ética profesional o las buenas prácticas de asistencia clínica y que, frente a tales solicitudes, el médico no tiene obligaciones profesionales.
El caso de la desinfibulación es diferente, ya que responde a una necesidad terapéutica dirigida a reparar una violación grave de los derechos de las mujeres, no integrando así el delito de conformidad con el art. 583-bis, pero quedando en todo caso obligado por las disposiciones de la ley 219/17 tanto para el adulto capaz como para el caso de menores o sujetos incapaces.
En cuanto al reconocimiento de la condición de refugiado, las razones contempladas por el Decreto Legislativo 251/07 pueden incluir la MGF como violaciones graves de los derechos fundamentales dirigidas contra un género o grupo social. Esto también se establece en las directivas y directrices europeas posteriores del ACNUR, así como en algunas sentencias a nivel italiano. Finalmente, con respecto al aspecto del daño biológico resultante de la MGF y su recuperación, el forense deberá considerar para los fines de la evaluación no solo el daño físico residual sino también el psíquico, ya que la MGF tiene una importante eficiencia psicotraumática.