Wstęp
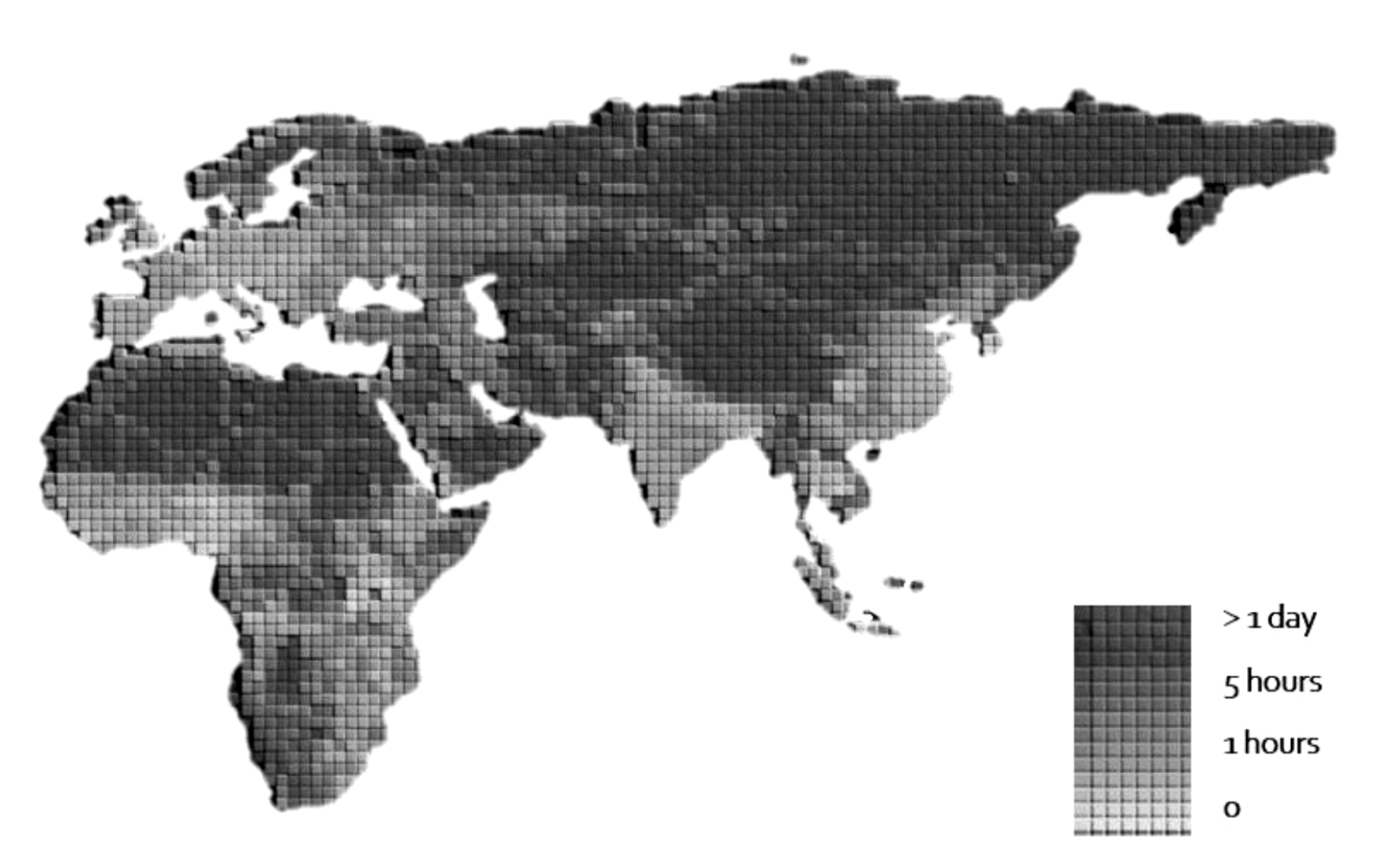
Cele zrównoważonego rozwoju (SDG) wyznaczyły szeroki program działań na rzecz poprawy zdrowia i osiągnięcia równości do 2030 r. Jednak promowanie zdrowego życia i dobrego samopoczucia dla wszystkich pozostaje wyzwaniem w warunkach ograniczonych zasobów [1]. Wiele obszarów w krajach rozwijających się nadal cierpi z powodu znacznych nierówności społeczno-ekonomicznych i nierówności w dostępie do zasobów opieki zdrowotnej i wysokiej jakości opieki medycznej. Zapobieganie zakażeniom i ich zwalczanie (IPC) jest szczególnie trudne na obszarach wiejskich, gdzie zasoby zdrowotne są często bardzo ograniczone [2,4]. Jednocześnie choroby zakaźne poważnie obciążają zdrowie populacji i stanowią ogromne wyzwanie dla zdrowia publicznego. Według Światowej Organizacji Zdrowia duże obciążenie chorobami zakaźnymi, takimi jak malaria, gruźlica i HIV/AIDS, wywiera znaczną presję na systemy opieki zdrowotnej w krajach rozwijających się [5]. Dostęp do opieki w kwalifikowanych ośrodkach jest utrudniony dla dużej części populacji na tych obszarach, a w rezultacie cele zrównoważonego rozwoju dotyczące zmniejszenia śmiertelności związanej z infekcjami pozostają niezrealizowane (rys. 1) [6]. Biorąc pod uwagę te wyzwania, dostępność placówek opieki zdrowotnej zdolnych do skutecznego reagowania na potrzeby w bezpiecznych i wysoce zrównoważonych przestrzeniach jest kluczowym priorytetem dla zdrowia indywidualnego i publicznego, zwłaszcza na obszarach wiejskich o bardzo ograniczonych zasobach.
Zapobieganie zakażeniom i ich zwalczanie w krajach rozwijających się
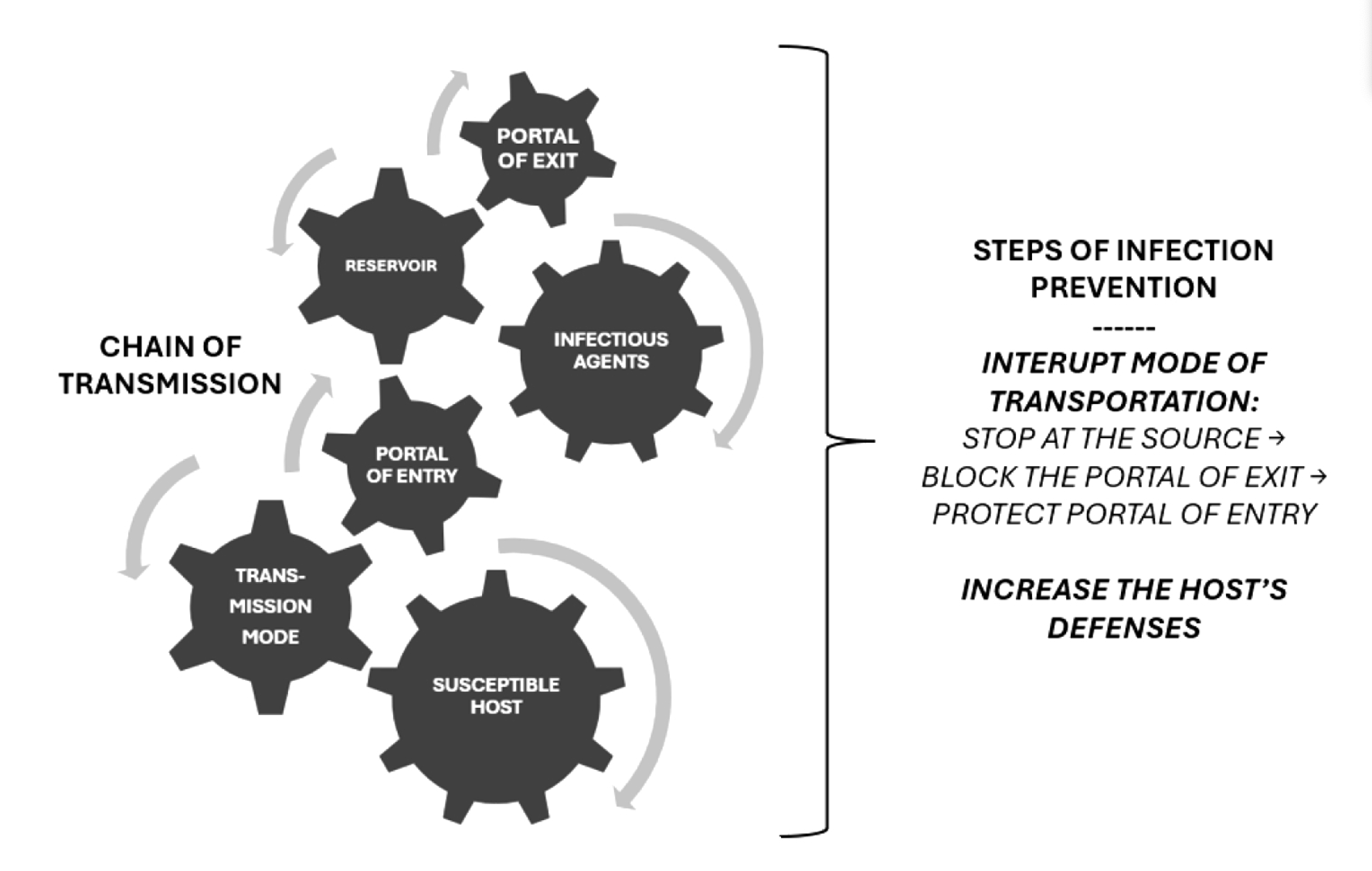
IPC stanowi fundamentalne, oparte na dowodach podejście mające na celu ochronę pacjentów i pracowników służby zdrowia przed możliwymi do uniknięcia infekcjami. Wpływa na każdy aspekt opieki zdrowotnej, w tym higienę rąk, zapobieganie zakażeniom miejsca operowanego, bezpieczeństwo iniekcji, oporność na środki przeciwdrobnoustrojowe i operacje szpitalne zarówno w nagłych przypadkach, jak i w rutynowej opiece [4,7-9]. IPC jest unikalny w dziedzinie bezpieczeństwa pacjentów i jakości opieki, ponieważ jest powszechnie istotny dla każdej interakcji w opiece zdrowotnej, angażując każdego pacjenta i pracownika służby zdrowia (rys. 2). Osiągnięcie skutecznego IPC jest priorytetem w każdym programie opieki i wymaga ciągłych wysiłków na wszystkich poziomach systemu opieki zdrowotnej, od decydentów i kierowników placówek po pracowników służby zdrowia i pacjentów. Wspierające programy IPC są szczególnie ważne w krajach o niskich i średnich dochodach, w których standardy świadczenia opieki zdrowotnej i higieny są często zagrożone przez infekcje wtórne [7-9]. Światowa Organizacja Zdrowia stwierdza, że ryzyko zakażeń związanych z opieką zdrowotną (Hai) w krajach rozwijających się jest dwa do dwudziestu razy wyższe niż w krajach uprzemysłowionych. Wynika to z kombinacji czynników: ograniczonych zasobów, ograniczeń infrastrukturalnych, luk w wiedzy oraz czynników społeczno-gospodarczych i politycznych [10].
Kraje rozwijające się często borykają się z niedoborami podstawowych zasobów, takich jak czysta woda, urządzenia sanitarne, środki ochrony indywidualnej, środki dezynfekujące i przeszkoleni pracownicy służby zdrowia. Przepełnienie szpitali, nieodpowiednie systemy wentylacyjne i złe praktyki gospodarowania odpadami mogą przyczynić się do rozprzestrzeniania się infekcji. Brak świadomości i szkoleń w zakresie prawidłowych praktyk IPC wśród pracowników służby zdrowia może utrudniać skuteczne wdrożenie. Ponadto ubóstwo, niedożywienie i ograniczony dostęp do opieki zdrowotnej mogą zwiększać podatność pacjentów na infekcje.
Poprawa IPC w krajach rozwijających się wymaga wieloaspektowego podejścia. Niezbędna jest silna wola polityczna i inwestycje w infrastrukturę opieki zdrowotnej, zasoby i programy szkoleniowe. Zapewnienie pracownikom służby zdrowia niezbędnych zasobów, szkoleń i wsparcia w celu wdrożenia wytycznych IPC ma kluczowe znaczenie. Angażowanie społeczności w działania IPC i promowanie edukacji zdrowotnej może prowadzić do zrównoważonej zmiany zachowań [11]. Wymiana wiedzy, najlepszych praktyk i zasobów między krajami rozwiniętymi i rozwijającymi się może przyspieszyć postęp. Jednak w niedostatecznie zaopatrzonych i oddalonych środowiskach wiejskich, gdzie dostęp do wysokiej jakości infrastruktury opieki zdrowotnej jest ograniczony, wyzwanie związane z przestrzeganiem wytycznych IPC jest jeszcze większe [12]. Obszary te często borykają się nie tylko z dużymi obciążeniami chorobami zakaźnymi, ale także ze znacznymi przeszkodami geograficznymi i klimatycznymi, połączonymi z unikalnymi przekonaniami społecznymi, kulturowymi i duchowymi, które wspólnie przyczyniają się do trudności w kontroli zakażeń [13]. Obecność małych ośrodków opieki zdrowotnej w tych regionach ma kluczowe znaczenie dla ochrony zdrowia publicznego, jednak trudne warunki środowiskowe panujące w tych obszarach często prowadzą do minimalnego przestrzegania standardów IPC. Pomimo tego trudnego wyzwania istnieją sprawdzone strategie poprawy IPC nawet w warunkach ograniczonych zasobów. Kluczowe strategie IPC można podsumować w siedmiu głównych punktach: higiena rąk, czyszczenie i dezynfekcja środowiska, bezpieczne praktyki wstrzykiwania, zarządzanie odpadami, środki ostrożności dotyczące izolacji, zarządzanie środkami przeciwdrobnoustrojowymi oraz edukacja i szkolenia. Podjęcie tych wyzwań i wdrożenie skutecznych strategii IPC może stworzyć bezpieczniejsze środowisko opieki zdrowotnej i poprawić wyniki zdrowotne dla wszystkich, niezależnie od tego, gdzie mieszkają [12]. Mniej zbadanym, ale niezwykle ważnym aspektem zastosowania IPC jest wkład, jaki może wnieść ukierunkowane projektowanie przestrzeni szpitalnej. Zasoby i strategie architektoniczne mogą znacznie poprawić standardy IPC nawet w ekstremalnych warunkach i przy minimalnych kosztach. Z epidemiologicznego punktu widzenia środowisko opieki zdrowotnej jest uważane za jeden z czynników zewnętrznych, które wpływają na czynnik zakaźny i możliwość narażenia. Chociaż związek między środowiskiem opieki zdrowotnej a zapobieganiem i kontrolą chorób zakaźnych zyskuje uznanie, rozwijanie wiedzy o skutecznym przyjmowaniu strategii projektowania kontroli chorób zakaźnych pozostaje istotnym wyzwaniem w krajach rozwijających się [11,14].
Wkład projektowania architektonicznego w zapobieganie infekcjom i ich kontrolę w ekstremalnie ograniczonych zasobach: pasywne strategie projektowania
Projekt architektoniczny może znacząco przyczynić się do zapobiegania infekcjom i ich kontroli w placówkach opieki zdrowotnej, nawet w warunkach ograniczonych zasobów. Nawet niewielkie wybory projektowe mogą mieć duży wpływ na IPC. Koncentrując się na przystępności cenowej, zrównoważonym rozwoju i kontekście lokalnym, architekci mogą dokonać prawdziwej zmiany w tworzeniu bezpieczniejszych środowisk opieki zdrowotnej w krajach rozwijających się. Przyjmując bezpieczne i zrównoważone strategie projektowania, placówki opieki zdrowotnej w krajach rozwijających się mogą przejść na bardziej przyjazny dla środowiska, opłacalny i odporny model opieki, ostatecznie przynosząc korzyści zarówno obecnym, jak i przyszłym pokoleniom [15,16]. Wreszcie, poprzez współpracę z lokalnymi społecznościami w celu zrozumienia ich potrzeb i praktyk związanych z higieną i opieką zdrowotną, decydenci polityczni i architekci mogą organizować i projektować obiekty opieki zdrowotnej odpowiednie pod względem kulturowym i akceptowane przez społeczność [17].
Niektóre kluczowe strategie przedstawiono w tabeli 1.
| Strategie IPC | Koncepcje IPC | Strategie projektowania |
| Optymalizowanie Naturalne Wentylacja |
Redukuje patogeny przenoszone drogą powietrzną: Dobry przepływ powietrza w naturalny sposób wypłukuje bakterie i wirusy przenoszone drogą powietrzną, zmniejszając ryzyko przenoszenia.
Opłacalność: Opiera się na siłach naturalnych, zmniejszając zapotrzebowanie na energochłonne systemy HVAC i ich konserwację. |
Orientacja: Ustaw budynek tak, aby wykorzystać przeważające wiatry.
Rozmieszczenie okien: wysokie i niskie okna tworzą „efekt stosu”, wciągając świeże powietrze i wypychając stare powietrze. Wały wentylacyjne: Pionowe wały mogą zwiększyć naturalny przepływ powietrza przez budynek. Dziedziny: Otwarte przestrzenie w obiekcie mogą sprzyjać cyrkulacji powietrza. |
| Optymalizowanie Naturalne Oświetlenie |
Dezynfekcja: Światło słoneczne ma naturalne właściwości bakteriobójcze, zabijając niektóre bakterie i wirusy na powierzchniach.
Poprawia widoczność: Lepsza widoczność dla personelu sprzątającego w celu zidentyfikowania i rozwiązania potencjalnych problemów z higieną. |
Duże okna: Zmaksymalizuj ilość naturalnego światła docierającego do budynku.
Świetliki dachowe: Wprowadź światło słoneczne w głębsze obszary obiektu. Studnie oświetleniowe: odbijają światło słoneczne do wnętrza. Lekkie półki: poziome powierzchnie, które odbijają światło dzienne w głąb pomieszczeń. |
| Proste i darmowe Łatwy do czyszczenia Układ |
A – Porowatość i możliwość czyszczenia powierzchni: Nadaj priorytet materiałom nieporowatym: materiały nieporowate i powierzchnie stałe rzadziej przenoszą mikroorganizmy i są łatwiejsze do skutecznego czyszczenia i dezynfekcji. Zmniejsza to ryzyko zanieczyszczenia krzyżowego. Minimalizacja linii i szwów fugi: bezszwowe powierzchnie mają kluczowe znaczenie. Tam, gdzie szwy są nieuniknione, należy użyć uszczelniaczy przeciwdrobnoustrojowych i upewnić się, że są one odpowiednio konserwowane, aby zapobiec gromadzeniu się zarazków.
B – Czynniki powierzchni często dotykanej: Częsta dezynfekcja: Zidentyfikuj często dotykane powierzchnie (klamki, poręcze łóżka, włączniki światła, przyciski połączeń) i wybierz materiały, które mogą wytrzymać częstą dezynfekcję środkami czyszczącymi klasy szpitalnej bez degradacji. C – Konstrukcja zapewniająca dostępność i dokładne czyszczenie: Łatwy dostęp do czyszczenia: Zapewnij odpowiednią przestrzeń wokół sprzętu i mebli, aby ułatwić czyszczenie i dezynfekcję. Unikaj ciasnych narożników lub trudno dostępnych miejsc, które mogą zostać pominięte podczas rutynowego czyszczenia. Złącza ścienne i podłogowe: użyj wklęsłych listew przypodłogowych lub zintegrowanych przejść między podłogą a ścianą, aby wyeliminować osadniki brudu i ułatwić dokładne czyszczenie. Uwaga: Właściwości powierzchni zgodne z IPC i bezpieczeństwem pracy Emisje LZO Materiały o niskiej zawartości LZO: Wybierz materiały o niskiej lub zerowej emisji lotnych związków organicznych, aby utrzymać dobrą jakość powietrza w pomieszczeniach i zminimalizować potencjalne zagrożenia dla zdrowia. Szukaj produktów certyfikowanych przez renomowane organizacje, takie jak Greenguard lub FloorScore. Ochrona Przeciwpożarowa Materiały ognioodporne: Upewnij się, że wszystkie materiały spełniają normy bezpieczeństwa pożarowego i przepisy budowlane. Należy stosować materiały ognioodporne, szczególnie w miejscach o wysokim zagrożeniu pożarowym. Zrównoważony rozwój: Materiały przyjazne dla środowiska: rozważ użycie materiałów zrównoważonych i pochodzących z recyklingu, gdy tylko jest to możliwe, aby zminimalizować wpływ budownictwa na środowisko. Poszukaj produktów z certyfikatami, takimi jak LEED lub Cradle to Cradle. |
Dobór surowców naturalnych
Bezszwowe powierzchnie: wybierz materiały, które tworzą gładkie, ciągłe powierzchnie z minimalnymi liniami fug, szwami lub szczelinami, w których mogą gromadzić się brud i zarazki. Na przykład:
Materiały nieporowate: wybierz materiały, które są odporne na wilgoć i plamy, dzięki czemu są łatwe do czyszczenia i dezynfekcji. Na przykład:
Trwałe wykończenia: wybierz materiały o trwałym wykończeniu, które mogą wytrzymać częste czyszczenie i dezynfekcję bez degradacji. Poszukaj wykończeń, które są:
Opcje przeciwdrobnoustrojowe: Rozważ użycie materiałów o właściwościach przeciwdrobnoustrojowych, takich jak stopy miedzi, które mogą w sposób ciągły zabijać bakterie w kontakcie, zapewniając dodatkową warstwę ochrony. Szczegóły: Wklęsłe narożniki: Zaprojektuj wklęsłe (zaokrąglone) narożniki, w których ściany stykają się z podłogami i sufitami. Eliminuje to ostre kąty, które są trudne do czyszczenia i mogą przenosić kurz i zarazki. Zintegrowane funkcje: Zintegruj zlewozmywaki, blaty i rozbryzgi, aby zminimalizować szczeliny i szczeliny. Minimalne wykończenie i formowanie: Zmniejsz użycie ozdobnych wykończeń i form, które mogą gromadzić kurz i sprawiać, że czyszczenie jest bardziej czasochłonne. Cechy zagłębione: Rozważ użycie zagłębionych dozowników mydła, dozowników ręczników papierowych i dozowników środków dezynfekujących do rąk, aby uzyskać gładszą powierzchnię ściany. Panele łatwego dostępu: Zaprojektuj panele dostępu do instalacji hydraulicznych i elektrycznych, które są łatwe do demontażu i czyszczenia. UWARUNKOWANIA DODATKOWE: Wybór kolorów: jasne powierzchnie mogą ułatwiać zauważanie zabrudzeń i wycieków, podczas gdy ciemniejsze kolory mogą wykazywać zadrapania i łatwiej się zużywać. Projekt oświetlenia: Odpowiednie oświetlenie jest niezbędne do skutecznego czyszczenia. Upewnij się, że wszystkie obszary są dobrze oświetlone, zwracając uwagę na narożniki i pod meblami. Planowanie konserwacji: Podczas podejmowania decyzji projektowych należy wziąć pod uwagę długoterminowe wymagania dotyczące konserwacji różnych materiałów i wykończeń. |
| Zdecentralizowane mycie rąk Stacje |
Lokalizacje strategiczne: Umieść stacje w obszarach o dużym natężeniu ruchu i punktach opieki, takich jak wejścia do pokoi, łóżka pacjentów, obszary przygotowywania leków i toalety na zewnątrz.
Widoczność: Upewnij się, że stacje są łatwo widoczne i wyraźnie oznaczone, aby zachęcić do częstego użytkowania. Uniwersalny design: zaprojektuj stacje dostępne dla osób o wszystkich możliwościach, biorąc pod uwagę osoby poruszające się na wózkach inwalidzkich, osoby o ograniczonej sprawności ruchowej i dzieci. Ograniczenie rozpryskiwania: Zaprojektuj zlewy i krany, aby zminimalizować rozpryskiwanie, które może rozprzestrzeniać zanieczyszczenia. |
Zintegrowany projekt: Bezproblemowo wkomponuj stacje do mycia rąk w ogólny projekt obiektu, zamiast traktować je jako przemyślenia.
Planowanie przestrzeni: Przydziel wystarczającą przestrzeń wokół stacji, aby umożliwić wygodne użytkowanie i uniknąć zatłoczenia. Oświetlenie: Zapewnij odpowiednie oświetlenie, aby zapewnić widoczność i promować prawidłową higienę rąk. Oznakowanie i edukacja: Użyj wyraźnego oznakowania, aby wskazać lokalizację stacji i wzmocnić odpowiednie techniki mycia rąk. Elastyczność i adaptacyjność: projektuj stacje tak, aby były modułowe lub przystosowywały się do przyszłych zmian w potrzebach lub technologii. Ochrona wody: Poznaj funkcje oszczędzania wody, takie jak krany o niskim przepływie i automatyczne zawory odcinające. |
| Przestrzeń Separacja REGIONALIZACJA I PODZIAŁ NA STREFY |
A – Stratyfikacja i separacja ryzyka:
Zidentyfikuj poziomy ryzyka: oceń różne obszary obiektu i skategoryzuj je na podstawie ryzyka przeniesienia infekcji (np. obszary wysokiego ryzyka, takie jak sale operacyjne i izolatki, obszary umiarkowanego ryzyka, takie jak oddziały pacjentów, obszary niskiego ryzyka, takie jak biura administracyjne). Bariery fizyczne: Użyj ścian, przegród, drzwi i korytarzy, aby stworzyć fizyczną separację między obszarami o różnych poziomach ryzyka. Pomaga to ograniczyć potencjalne ogniska i zapobiega rozprzestrzenianiu się czynników zakaźnych. Kontrola ciśnienia powietrza: Użyj różnic ciśnień powietrza, aby kontrolować przepływ powietrza między strefami. Na przykład utrzymuj podciśnienie w izolowanych pomieszczeniach, aby zapobiec ucieczce patogenów unoszących się w powietrzu. B – Podział na strefy w celu kontroli zakażeń: Strefy funkcjonalne: Podziel placówkę na oddzielne strefy w zależności od ich funkcji (np. strefy opieki nad pacjentem, strefy personelu, strefy publiczne). Pomaga to zminimalizować niepotrzebny ruch i potencjalne zanieczyszczenie krzyżowe między różnymi grupami użytkowników. Czyste a brudne przepływy pracy: ustal jasne ścieżki przemieszczania się ludzi, sprzętu i materiałów, aby oddzielić „czyste” i „brudne” przepływy pracy. Pomaga to zapobiegać rozprzestrzenianiu się zanieczyszczeń z zanieczyszczonych obszarów do czystych. C – Traffic Flow and Wayfinding: Minimalizacja ruchu poprzecznego: Zaprojektuj trasy komunikacyjne, aby zminimalizować przecięcie się personelu, pacjentów i odwiedzających z różnych stref ryzyka. Używaj oddzielnych wejść, korytarzy lub wind dla różnych grup użytkowników. Czytelne oznakowanie: wdrożyć czytelne i intuicyjne oznakowanie, aby poprowadzić ludzi przez obiekt i wzmocnić protokoły planowania przestrzennego. Wskazówki wizualne: użyj kodów kolorystycznych, oznaczeń podłogowych lub innych wskazówek wizualnych, aby rozróżnić strefy i kierować ruchem. |
Elastyczna konstrukcja: zawiera elastyczne elementy projektowe, takie jak ruchome przegrody lub adaptowalne pomieszczenia, aby łatwo modyfikować układy stref w odpowiedzi na zmieniające się potrzeby lub epidemie.
Widoczność i naturalne światło: Zaprojektuj przestrzenie o dobrej widoczności, aby promować obserwację i naturalny nadzór. Zmaksymalizuj naturalne światło, aby stworzyć przyjemniejsze i zdrowsze środowisko. Przestrzenie na zewnątrz: zintegruj przestrzenie na zewnątrz, takie jak podwórka lub ogrody, aby zapewnić pacjentom, personelowi i gościom dostęp do świeżego powietrza i wytchnienia. Integracja technologii: rozważ zastosowanie technologii, takiej jak systemy lokalizacji w czasie rzeczywistym lub cyfrowe oznakowanie, aby skutecznie monitorować i zarządzać przepływem ruchu oraz komunikować się z protokołami strefowymi. UWARUNKOWANIA DODATKOWE:
|
| Odpady Zarządzanie |
A – Segregacja odpadów u źródła:
Wyraźnie zdefiniowane kategorie: Wdrożenie systemu oznaczonego kolorami z wyraźnie oznakowanymi pojemnikami dla różnych strumieni odpadów:
Strategicznie rozmieszczone pojemniki: Umieść pojemniki na odpady w dogodnych miejscach w pobliżu miejsca powstawania odpadów, aby zachęcić do prawidłowej segregacji. Minimalizacja odpadu Redukcja, ponowne użycie, recykling: Wdrożenie strategii mających na celu ograniczenie wytwarzania odpadów, takich jak używanie przedmiotów wielokrotnego użytku, gdy tylko jest to możliwe, oraz zbadanie możliwości recyklingu odpowiednich materiałów. Kontrola zapasów: skutecznie zarządzaj zapasami medycznymi, aby zminimalizować utratę ważności i marnotrawstwo. Transport Zamknięte pojemniki: Do wszystkich strumieni odpadów, zwłaszcza odpadów zakaźnych, należy używać szczelnych i odpornych na przebicie pojemników z pokrywkami. Minimalizuj przenoszenie: Zaprojektuj przepływy pracy, aby zminimalizować liczbę operacji związanych z odpadami, aby zmniejszyć ryzyko narażenia. Przetwarzanie i unieszkodliwianie odpadów Rozważ możliwości przetwarzania na miejscu niektórych strumieni odpadów, takich jak autoklawowanie odpadów zakaźnych, aby zmniejszyć objętość i poziom zagrożenia przed utylizacją. |
Dedykowane pomieszczenia na odpady: Wyznacz dedykowane, dobrze wentylowane pomieszczenia ze stanowiskami do mycia rąk do przechowywania i sortowania odpadów.
Zsuwnie i przenośniki: zawierają zsuwnie lub zautomatyzowane systemy przenośnikowe do bezpiecznego i skutecznego transportu odpadów z górnych pięter do wyznaczonych miejsc zbiórki. Kontrola dostępu: Ogranicz dostęp do obszarów magazynowania odpadów tylko dla upoważnionego personelu. Trwałe i łatwe w czyszczeniu powierzchnie: używaj materiałów do ścian, podłóg i wyposażenia, które są trwałe, odporne na wilgoć i łatwe do czyszczenia i dezynfekcji. Oznakowanie i szkolenie: Należy zapewnić wyraźne oznakowanie wskazujące procedury segregacji odpadów i zapewnić kompleksowe szkolenie dla wszystkich pracowników w zakresie odpowiednich protokołów zarządzania odpadami. UWARUNKOWANIA DODATKOWE:
|
Pasywne strategie projektowania obejmują zestaw zrównoważonych technik architektonicznych, które wykorzystują zasoby naturalne w celu optymalizacji wydajności, komfortu i efektywności energetycznej budynku. W przeciwieństwie do systemów aktywnego projektowania, które zależą od interwencji mechanicznych, strategie pasywne wykorzystują nieodłączne cechy miejsca do regulowania ogrzewania, chłodzenia, oświetlenia i wentylacji (rys. 3).
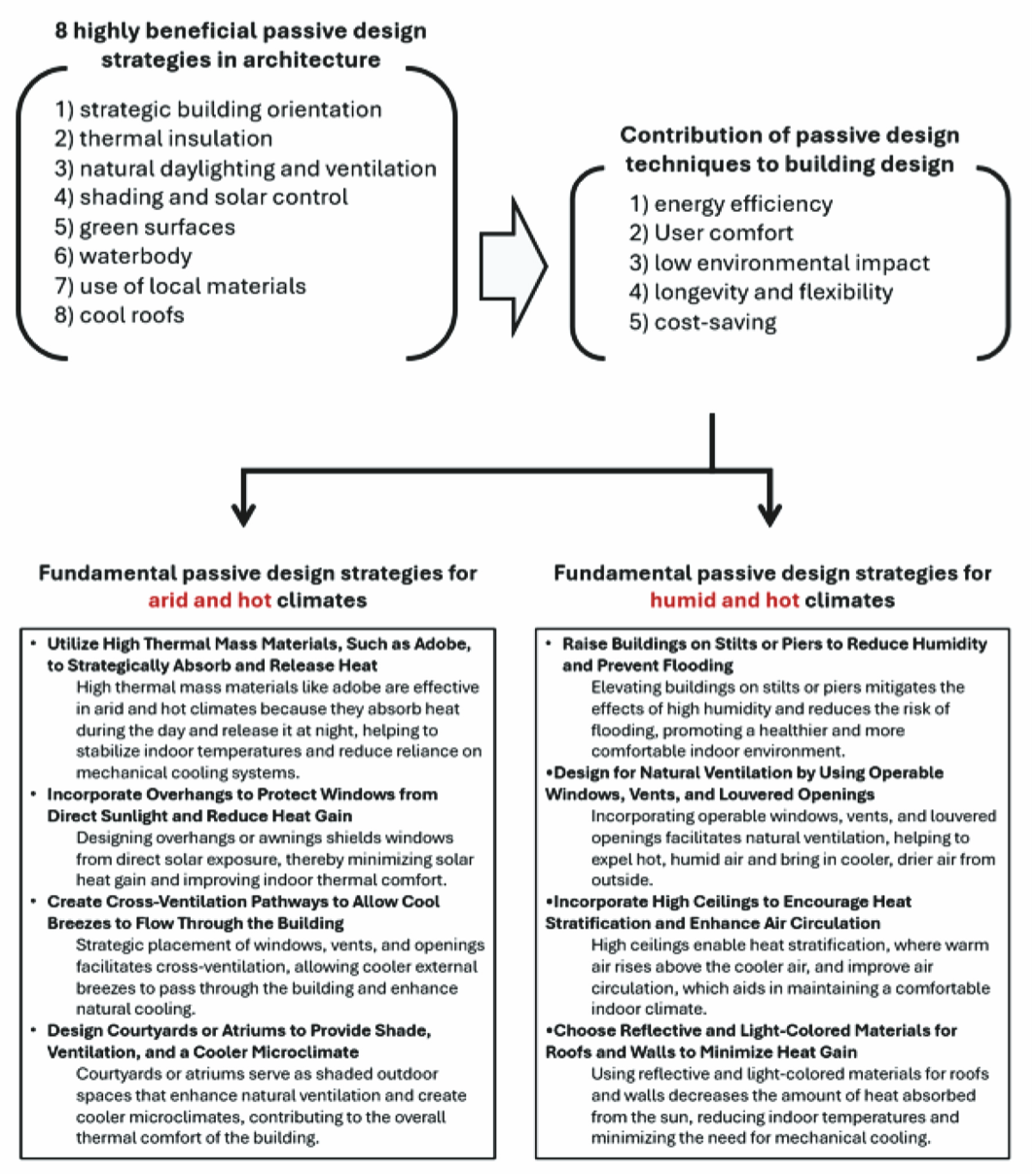
Zasadnicze elementy, takie jak orientacja słoneczna, wzorce wiatru, masa cieplna, lokalna dostępność materiału i cechy geologiczne, odgrywają kluczową rolę w określaniu pasywnych strategii dla projektu placówki opieki zdrowotnej [17]. Dlatego konieczne jest, aby architekci pracujący nad projektowaniem klinik wiejskich i szpitali o niskich zasobach w krajach rozwijających się zbadali pasywne strategie projektowania, które minimalizują wpływ na środowisko i klimat oraz zmniejszają zarówno koszty budowy, jak i utrzymania.
Przykłady pasywnych strategii projektowania w celu poprawy naturalnej wentylacji i oświetlenia
w perspektywie architektonicznej wentylacja naturalna wykorzystuje różnice w ciśnieniu powietrza, temperaturze i wietrze do wentylacji budynków bez konieczności stosowania układów mechanicznych [18-23]. Metoda ta obejmuje różne techniki, takie jak wentylacja kominowa, wieże wiatrowe i efekty podwórkowe. Wentylacja stosu wykorzystuje różnice temperatur do odprowadzania ciepłego powietrza z wysokich pomieszczeń lub konstrukcji. Wieże wiatrowe chłodzą napływające powietrze poprzez odparowanie przed rozprowadzeniem go w pomieszczeniach (rys. 4/24 Dziedzińce ułatwiają wznoszenie się ciepłego powietrza, które następnie zastępowane jest chłodniejszym powietrzem wchodzącym na niższych poziomach (rys. 5 25. Optymalny naturalny przepływ powietrza można osiągnąć dzięki odpowiedniej orientacji budynku, strategicznym otworom, wentylacji krzyżowej i wysokim konstrukcjom. Podczas gdy naturalna wentylacja zapewnia bezpłatną wentylację, zapewnia mniejszą kontrolę nad jakością powietrza w porównaniu z systemami mechanicznymi.
Priorytetyzacja projektów, które maksymalizują naturalną wentylację i światło słoneczne, jest kluczowym zasobem dla projektów wiejskich placówek opieki zdrowotnej. Jak wcześniej wspomniano, dobry przepływ powietrza pomaga usunąć patogeny unoszące się w powietrzu, a światło słoneczne ma naturalne właściwości dezynfekujące. Naturalna wentylacja i oświetlenie są cennymi i zintegrowanymi narzędziami do kontroli infekcji, zwłaszcza w warunkach ograniczonych zasobów, w których systemy mechaniczne mogą być drogie lub zawodne. Dzięki przemyślanej integracji naturalnej wentylacji i oświetlenia architekci mogą tworzyć środowiska opieki zdrowotnej, które są zdrowsze, bardziej zrównoważone i lepiej nadają się do środowisk ograniczonych zasobami. Można to osiągnąć poprzez strategicznie rozmieszczone okna, podwórza i orientację budynku [6-7]. Kluczowe względy architektoniczne są następujące:
- projekt powinien być dostosowany do lokalnego klimatu, aby zapewnić komfort i skuteczność;
- preferencje kulturowe i praktyki związane z wentylacją i oświetleniem powinny być ściśle brane pod uwagę dla akceptacji użytkowników opieki zdrowotnej;
- naturalna wentylacja powinna być zrównoważona środkami kontroli zakażeń, takimi jak odpowiednia separacja przestrzenna, aby zapobiec zanieczyszczeniu krzyżowemu.
Integracja naturalnej wentylacji i oświetlenia w placówkach opieki zdrowotnej w krajach rozwijających się przyczynia się do bardziej zrównoważonej i odpornej infrastruktury opieki zdrowotnej na kilka sposobów. Po pierwsze, ta strategia architektoniczna zmniejsza wpływ na środowisko poprzez zmniejszenie zależności od energochłonnych systemów HVAC i sztucznego oświetlenia, naturalne alternatywy znacznie zmniejszają ślad węglowy obiektu i koszty operacyjne. Naturalne systemy wentylacji i oświetlenia są mniej podatne na przerwy w dostawie prądu lub awarie mechaniczne, dzięki czemu są bardziej odporne na klęski żywiołowe lub wyzwania infrastrukturalne, z którymi często borykają się kraje rozwijające się. Zmniejszona zależność od systemów mechanicznych przekłada się na znaczne oszczędności kosztów związanych z rachunkami za energię i konserwacją, uwalniając zasoby na inne krytyczne potrzeby w zakresie opieki zdrowotnej. Ma to szczególne znaczenie w regionach o niewiarygodnych sieciach elektroenergetycznych lub ograniczonych zasobach. Ponadto, poprzez poprawę jakości powietrza w pomieszczeniach i dostarczanie naturalnego światła, strategie te mogą przyczynić się do zdrowszego środowiska leczenia, potencjalnie zmniejszając rozprzestrzenianie się infekcji i poprawiając czas rekonwalescencji pacjentów [8]. Naturalna wentylacja i oświetlenie mogą stworzyć bardziej komfortowe i przyjemne środowisko dla pacjentów, personelu i gości, potencjalnie zmniejszając stres i poprawiając ogólne samopoczucie. Wreszcie, wykorzystanie łatwo dostępnych zasobów, takich jak światło słoneczne i wiatr, może umożliwić lokalnym społecznościom udział w budowie i utrzymaniu ich placówek opieki zdrowotnej, sprzyjając poczuciu własności i zrównoważonemu rozwojowi.
Perspektywy: strategie osiągnięcia zerowego poziomu netto placówek opieki zdrowotnej w krajach rozwijających się
Dążenie do zrównoważonego rozwoju w środowisku zbudowanym w coraz większym stopniu koncentrowało się na osiągnięciu zerowego zużycia energii netto, zwłaszcza w kontekście projektowania miejsc pracy [25]. Zerowe ramy projektowania miejsc pracy wykraczają poza podstawowy cel, jakim jest zmniejszenie wpływu na środowisko. Oferuje holistyczne podejście, które dotyczy zarówno zrównoważenia środowiskowego, jak i dobrego samopoczucia mieszkańców. Ta filozofia projektowania obejmuje naturalną wentylację, maksymalizuje ekspozycję na światło dzienne i sprzyja tworzeniu inspirujących środowisk pracy, z których wszystkie odgrywają istotną rolę w poprawie jakości życia pacjentów i pracowników [26-28]. Ważne jest, aby zrozumieć, że osiągnięcie zerowej wartości netto w miejscu pracy wiąże się z kompleksowym podejściem, które obejmuje kilka kluczowych elementów. Podstawą tego przedsięwzięcia jest zasada efektywności energetycznej, która koncentruje się na zmniejszeniu zużycia energii poprzez wdrożenie zaawansowanych systemów i praktyk mających na celu minimalizację marnotrawstwa i optymalizację wykorzystania zasobów. Wiąże się to z przyjęciem środków, takich jak wysokowydajne oświetlenie, zaawansowane systemy HVAC i energooszczędne projekty budynków. Oprócz poprawy efektywności energetycznej, kolejnym fundamentalnym aspektem tworzenia miejsca pracy o zerowej wartości netto jest włączenie odnawialnych źródeł energii. Obejmuje to integrację czystych rozwiązań energetycznych, takich jak panele słoneczne, turbiny wiatrowe lub systemy geotermalne, aby zaspokoić zapotrzebowanie na energię w miejscu pracy. Opierając się na tych źródłach odnawialnych, przedsiębiorstwa mogą znacznie zmniejszyć swoją zależność od paliw kopalnych i zmierzać w kierunku bardziej zrównoważonej przyszłości energetycznej [27]. Jednak osiągnięcie zerowego zużycia energii netto wymaga również rozwiązania problemu pozostałych emisji dwutlenku węgla poprzez kompensację emisji dwutlenku węgla. Ten ostatni krok polega na kompensowaniu emisji resztkowych poprzez angażowanie się w działania takie jak sadzenie drzew lub inwestowanie w projekty kompensacji emisji dwutlenku węgla. Wysiłki te pomagają zrównoważyć ślad węglowy miejsca pracy, przyczyniając się w ten sposób do osiągnięcia szerszego celu, jakim jest zrównoważony rozwój środowiska. Razem komponenty te – efektywność energetyczna, energia odnawialna i kompensacja emisji dwutlenku węgla – stanowią podstawę strategii zerowego zużycia energii w miejscu pracy. Każdy element odgrywa kluczową rolę nie tylko w zmniejszaniu wpływu działalności w miejscu pracy na środowisko, ale także w promowaniu bardziej zrównoważonego i odpowiedzialnego podejścia do zużycia energii i zarządzania emisją dwutlenku węgla [26-28]. Aby osiągnąć sprawiedliwe i skuteczne przejście na zerową opiekę zdrowotną netto, strategie muszą być bardziej progresywne niż jednolite, uwzględniające dynamikę populacji i podstawowe potrzeby oraz zapewniające, że najwięksi zanieczyszczający osiągną zerową emisję netto szybciej, aby stworzyć możliwości dla innych. Przyspieszenie programu zerowej opieki zdrowotnej może nie tylko zmniejszyć wpływ praktyk opieki zdrowotnej na klimat, ale także napędzać transformację społeczną niezbędną do osiągnięcia celów klimatycznych porozumienia paryskiego. W tej decydującej dekadzie dla działań w dziedzinie klimatu sektor zdrowia musi odgrywać aktywną i wiodącą rolę.
Wnioski
Jednym z kluczowych wyzwań dla naukowców są innowacje w opiece zdrowotnej w krajach rozwijających się. Stworzenie taniej innowacji w celu rozwiązania globalnego problemu zdrowotnego nie jest łatwe. Skalowanie, zabezpieczenie finansowania, zapewnienie dystrybucji, osiągnięcie akceptacji kulturowej i faktycznego wykorzystania są jeszcze trudniejsze. Sukces zależy od zrozumienia warunków i zasobów lokalnej społeczności. Praca ramię w ramię, łączenie różnych dyscyplin i wiedzy, nawet jeśli wydają się one bardzo różne i odległe, jest jedyną drogą do osiągnięcia powszechnego i globalnego zdrowia.