Det är bättre att vara frisk än sjuk eller död. Det är början och slutet på det enda verkliga argumentet för förebyggande medicin. Det räcker”1. Detta kortfattade och tydliga uttalande av Geoffrey Rose, en av pionjärerna inom kardiovaskulär epidemiologi och förebyggande åtgärder under den sista delen av 1900-talet, kan verka något ironiskt under covid-19-pandemin, när en effektiv vaccinationskampanj2 motverkas av en betydande vaccin tvekan3. Men det understryker behovet av ett effektivt förebyggande i en miljö som definierades som den ”perfekta stormen av stigande kroniska sjukdomar och folkhälsoproblem som driver Covid-19-pandemin”3 av ett pressmeddelande från Lancet som illustrerar de senaste rapporterna från Global Burden of Disease Study (GBD)4,5 uppdaterad till 2019. Enligt dessa GBD-rapporter var de främsta orsakerna till DALYs eller hälsorelaterad förlust globalt för båda könen kombinerade, alla åldrar, under 2019: efter de första neonatala störningarna, drivna av Daly-definitionen, ischemisk hjärtsjukdom (2: a) och stroke (3: e). Riskerna i samband med det högsta antalet dödsfall i världen under 2019 var:
- Högt systoliskt blodtryck (10,8 miljoner dödsfall).
- Tobak (8,71 miljoner dödsfall).
- Kostrisker (t.ex. låg frukthalt, hög salthalt) (7,94 miljoner dödsfall).
- Luftföroreningar (6,67 miljoner dödsfall).
- Plasmaglukos vid hög fasta (6,50 miljoner dödsfall).
- Högt kroppsmasseindex (5,02 miljoner dödsfall).
- Högt LDL-kolesterol (4,40 miljoner dödsfall).
- Njursvikt (3,16 miljoner dödsfall).
- Undernäring hos barn och mödrar (2,94 miljoner dödsfall).
- Alkoholkonsumtion (2,44 miljoner dödsfall).
Alla dessa fakta understryker behovet av ett effektivt kardiovaskulärt förebyggande över hela världen, tillsammans med insatserna för att hejda Covid-19-pandemin och motverka klimatförändringarna. Förebyggande och övervakning bör anpassas till de olika effekterna av hjärt- och kärlsjukdomar och deras riskfaktorer i de olika länderna (figur 1-2) 5,6.
I detta dokument kommer vi att överväga de uppnådda resultaten och möjliga framtida scenarier för kardiovaskulär prevention, som kan definieras, anpassa John Last ’s ord7, som en samordnad uppsättning åtgärder, på lokal och individuell nivå, som syftar till att utrota, eliminera eller minimera effekterna av hjärt- och kärlsjukdomar och därmed sammanhängande funktionshinder.
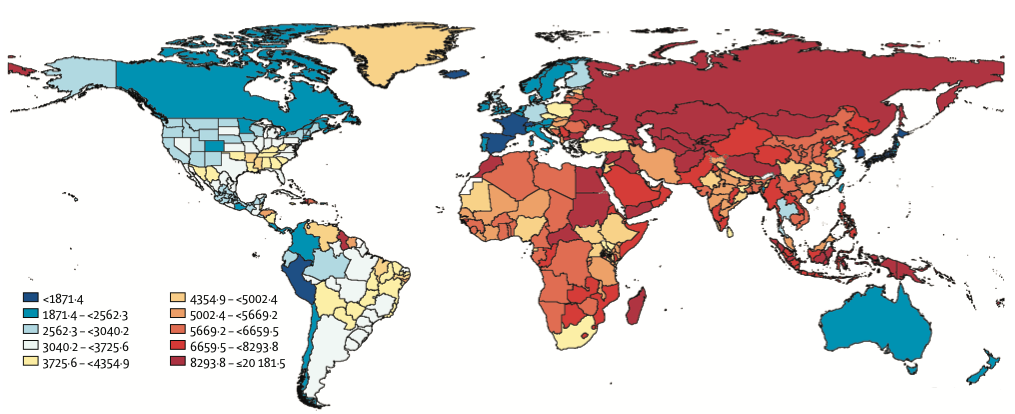
Fig. 1. Age-standardised DALY rates (per 100000) by location, both gender combined, 2019 [derived from http://www.healthdata.org/results/gbd_summaries/2019/cardiovascular-diseases-level-2-cause].
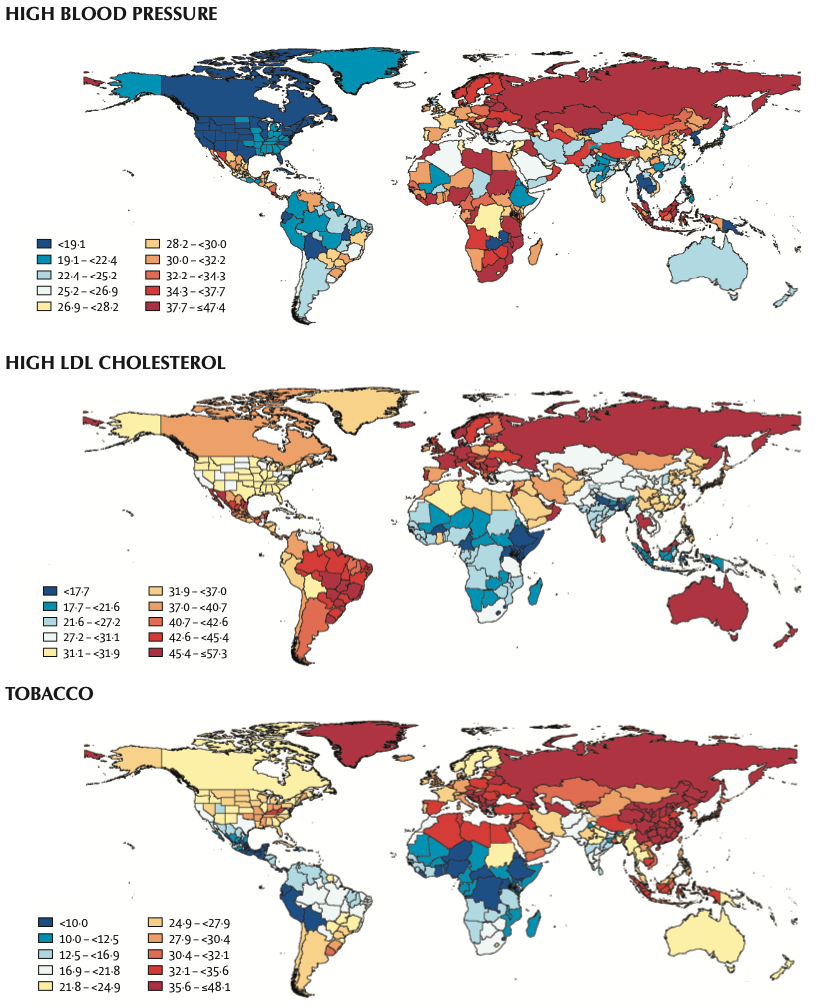
SEV = summariska exponeringsvärden, ett mått på exponering för en riskfaktor som normaliserats på en skala o 0 till 100 för att göra det möjligt att jämföra dikotomiska, polytomösa och kontinuerliga risker per land eller territorium med utvalda subnationella platser.
Bild 2 Age-standardised all-cause SEV by location, both gender combined, 2019 [härledd från http://www.healtdata.org/results/gbd_summaries/2019].
Resultat uppnådda genom kardiovaskulär prevention
Baserna för kardiovaskulär prevention är förankrade i kardiovaskulär epidemiologi och evidensbaserad medicin sedan 1961, när prövare i Framingham Heart Study hade visat att uppenbart friska försökspersoner med hypertoni, hyperkolesterolemi och med rökvana hade högre risk att utveckla en akut hjärtinfarkt8; de myntade termen ”koronar riskfaktorer”9. Det finns belägg för att livsstilen är ansvarig för riskfaktorernas nivå10,11. Under de följande åren har många andra begrepp utvecklats i CVD förebyggande, från det prediktiva värdet av koronar riskfaktorer för andra ateroklerotiska sjukdomar, som stroke och perifer artärsjukdom12 så de kallas ”kardiovaskulära riskfaktorer”, och från begreppet global CVD-risk, till Roses förslag1,13 av de två kompletterande metoderna för ”befolkningsstrategi” (dvs. förskjutning av negativ populationsriskfördelning mot lägre nivåer) och för ”hög risk” individuell strategi, och till Tom Strassers formulering av ”primordial prevention” sedan graviditet och barndom för att förhindra utvecklingen av riskfaktorer14. Mer nyligen uppmärksammades de möjliga positiva långsiktiga konsekvenserna av en gynnsam riskprofil och frågan om att upprätthålla en låg kardiovaskulär risk i alla åldrar, som föreslagits av Jeremiah Stamler et al.15
Global CVD-riskuppskattning och lågriskmetoden
Den globala absoluta CVD-risken representerar sannolikheten för att sjukdomen utvecklas under de följande åren, förutsatt att värdet av flera riskfaktorer är känt. Den uppskattas genom en riskekvation med hjälp av riskfaktorer vid baslinjen och sjuklighets- och mortalitetsdata för den allmänna populationen som är fri från CVD vid baslinjen och följs upp i longitudinella studier. Riskekvationen omfattar: genomsnittliga riskfaktorvärden för populationen, riskkoefficienter, som tillskriver enskilda faktorer en etiologisk vikt16,och sannolikhet för överlevnad. Dessa element ändras beroende på olika populationer, särskilt när olika kulturer eller generationskohorter jämförs. Identifiering av CVD-risk har blivit ett av huvudmålen för primärprevention och det första steget för att minska modifierbara riskfaktorer, från livsstilsförändringar till farmakologiska behandlingar. Många verktyg har utvecklats över tid, inklusive även analysen av konkurrerande risker; de senaste är SCORE217 och SCORE2-OP (äldre personer)18 i Europa, och de sammanslagna kohortriskekvationerna i USA, utarbetade av en arbetsgrupp som en del av ACC/AHA 2013-riktlinjen om bedömning av kardiovaskulär risk19 – I USA: I Italien tillät Progetto CUORE20,21 utveckling av riskpoäng och riskdiagram för män och kvinnor var för sig, med tanke på den första större koronara eller cerebrovaskulära händelsen som slutpunkt21, inklusive ålder, systoliskt blodtryck, totalkolesterol, HDL-kolesterol, rökvana, diabetes och hypertonibehandling. Progetto CUORE gjorde det också möjligt för forskarna att utvärdera vad som hände med den så kallade gynnsamma riskprofilen eller personer med ”låg risk”22,23. Denna definition omfattade personer med samtliga följande egenskaper: totalt kolesterol < 5,17 mmol/l (< 200 mg/dl), systoliskt blodtryck (SBP) ≤ 120 mmHg, diastoliskt blodtryck (DBP) ≤ 80 mmHg, inget blodtryckssänkande läkemedel, BMI < 25,0 kg/m2, ingen diabetes, ingen rökning; de jämfördes med individer som är ”ogynnsamma men inte högrisk” och ”högrisk” – se de ursprungliga artiklarna22,23 för definitioner. Personer med låg risk var endast 3% vid baslinjen och de hade praktiskt taget ingen kranskärlssjukdom (CHD) eller cerebrovaskulär sjukdom under de följande tio åren. Andelen missgynnade men inte högriskpersoner (17% av Cuore-kohorten) och högriskpersoner (80%) var högre och med en graderad ökning till en, två och tre eller fler riskfaktorer.
Epidemiologiska belägg för kardiovaskulär preventionseffektivitet
Medan randomiserade dubbelblinda kliniska prövningar utgör grunden för behandlingsbevis hos högriskindivider, är interventionsprogram på samhällsnivå mycket svårare att utföra och ofta med knappa resultat, vilket också de senaste erfarenheterna visar 24,25, på grund av inflytandet från starka sekulära trender. Därför är det bättre att förlita sig på stora standardiserade observationsstudier för att utvärdera förebyggande effektivitet. Detta är fallet med Monica-studien 26,29, som är mer konsekvent än andra modelleringsstudier. Enligt uppgifter från MONICA minskade dödligheten bland män med CHD hos 36 personer i 21 länder på fyra kontinenter, totalt 15 miljoner människor, i 25 populationer och ökade i 11 populationer; dödligheten bland kvinnor med CHD minskade i 22 populationer och ökade i 13 populationer. Procentuellt sett var minskningen av dödligheten i MONICA-UPPGIFTERNA mindre än den som registrerats i officiella dödlighetstal baserat på dödsattestuppgifter. Monica-projektet visade det betydande bidraget från både minskad incidens och ökad överlevnad samt förändringarna i prevalensen av riskfaktorer till den sjunkande trenden för dödlighet: en tredjedel av minskningen av dödligheten förklarades av förändringar i antalet dödsfall relaterade till framsteg inom kranskärlsvården, två tredjedelar av minskad incidens av kranskärlshändelser, vilket delvis förklaras av minskningen av klassiska riskfaktorer.
Sammanfattningsvis visar lärdomen om förebyggande av CVD, i kontinuumet från primärprevention till sekundärprevention och rehabilitering, att primärprevention av CVD som drivs av sekulära trender i livsstil och kliniska riskfaktorer spelade en viktig roll i CVD-dödligheten i många populationer, men dess potential är mycket bredare, med syfte att minska även icke-dödliga CVD-fall, andra icke smittsamma sjukdomar, förtida och sena funktionshinder, och därmed säkerställa ett hälsosamt åldrande för majoriteten av människor.
Framtida riktlinjer för kardiovaskulär prevention
Resultaten av GBD-studien4,5 avseende 2019 tyder på att dödligheten av hjärt-kärlsjukdomar (CVD) har minskat avsevärt i många höginkomstländer under de senaste åren: detta var tydligast i åldrarna 35-74 år, där dödligheten av hjärt-kärlsjukdomar har ökat i USA (män och kvinnor) och Kanada (kvinnor); hög och ökande fetma, bland andra riskfaktorer, äventyrar ytterligare minskningar av dödligheten av hjärt-kärlsjukdomar i många länder. Covid-19-pandemin har dessutom en betydande dödstalen i hela världen29 och ökar bördan av CVD30. Det finns därför ett verkligt behov av innovativa sätt att skapa nya strategier för förebyggande av CVD, både när det gäller individuell precisionsmedicin och gemenskapsinsatser.
Precisionsförebyggande CVD från de polygena poängen till biomarkörer, bildbehandlingstekniker och tillämpningar för artificiell intelligens
Ett familjemönster i risk för CHD hittades i stora studier som omfattade tvillingar och blivande kohorter 31,32. Sedan 2007 har genomomfattande föreningsanalyser identifierat mer än 50 oberoende loci associerade med risken för CHD33. Dessa riskalleler, när de aggregeras till en polygenisk riskpoäng, är prediktiva för kranskärlshändelser och ger ett kontinuerligt och kvantitativt mått på genetisk känslighet33, vilket kan identifiera försökspersoner med en risk som är likvärdig med individer med familjär hyperkolesterolemi, men utan förhöjt LDL-kolesterol34. En nyligen genomförd studie bekräftade att personer med medelhöga LDL-nivåer (t.ex. mellan 130 och 160 mg/dl), men med hög polygen poäng, löper samma risk som personer med allvarlig hyperkolesterolemi35. Den polygena poängen kan användas som ett ytterligare verktyg för att stödja terapeutiska beslut hos personer med mellanliggande risk, vilket ofta är svårt att omklassificera med de andra tillgängliga verktygen36. Dessutom var statiner och PCSK9-hämmare effektivare hos personer med höga polygena poäng, med högre nytta 37, 38.
Annan forskning om skiktning eller omklassificering av kranskärlsrisker har, förutom genetik och dess resultat, inriktats på biomarkörer, särskilt inflammationsfaktorer.39, om avbildning av både ultraljudsbilder 40, 41 och radiologiska bilder42 och om deras integrering43,som gynnas av datorprogram som definieras som ”maskininlärning”44 , ett tillvägagångssätt baserat på datorsystem som kan lära sig och anpassa sig utan att följa uttryckliga instruktioner, med hjälp av algoritmer och statistiska modeller för att analysera och dra slutsatser från mönster i data. Slutligen studeras metaboliska ”metabotyper” -fenotyper för att uppnå ”precisionsförebyggande”, särskilt ur livsmedelssynpunkt45.
Dessa scenarier är förvisso intressanta, men det uppstår omedelbart två problem:
- när de bästa verktygen för ”precisionsförebyggande” har identifierats måste deras kostnader och faktiska tillämplighet på befolkningsnivå, särskilt när det gäller primärprevention, bedömas46.
- med tanke på befolkningen framträder gemenskapssammanhanget även för framtiden, eftersom det är ett viktigt och icke-reducerbart förebyggande ämne, vilket också Covid-19-pandemin visar.
Gemenskapens kardiovaskulära förebyggande i en epokgörande förändring
Individer lever i samhällen som påverkar deras beteendeval, och här återstår mycket att göra trots beläggen47 och de senaste rekommendationerna, både amerikanska48 och europeiska49,50. Frågan är betydande eftersom även om den genetiska risken utvärderades i Khera-studien33,bland deltagare med hög genetisk risk, var en gynnsam livsstil associerad med en nästan 50% lägre relativ risk för kranskärlssjukdom än en ogynnsam livsstil. Även om det finns belägg för att positiva förändringar av livsstilen kan bestå över tid51bekräftar de flesta av dessa interventionsstudier inte detta mönster om de inleds efter barndomen 24,25 , och det finns därför ett tydligt behov av förebyggande åtgärder för mödrar, perinatala och ursprungliga sjukdomar52. En annan möjlighet att hitta nya sätt att ingripa är att grundligt undersöka positiva ”naturliga experiment”53 som det som inträffade i Polen under den politiska övergången54. Gemenskapens kardiovaskulära förebyggande åtgärder måste vara djupt innovativa och integrera epidemiologi, psykologi, sociologi, marknadsföringsvetenskap, statistik och informatik för att hitta nya sätt att hjälpa samhällen att anta en hälsosam livsstil i alla åldrar, inklusive graviditet.