Wprowadzenie: rola zakażeń związanych z opieką zdrowotną
Pandemia grypy (H1N1) w 2009 r., zagrożenie wirusem Ebola w Afryce Zachodniej w 2014 r. i Covid-19 w 2020 r. pokazują, że międzynarodowe zagrożenia wynikające z nowych zakażeń mogą pojawić się w dowolnym momencie. W szczególności pandemia Covid-19 przyniosła bezprecedensowe wyzwanie dla zdrowia publicznego, uwypukliła potrzebę inwestowania w systemy opieki zdrowotnej, przygotowania się do zarządzania globalnymi kryzysami zdrowotnymi i, ewentualnie, zapobiegania im.
Choroby zakaźne są nie tylko główną przyczyną światowego kryzysu, ale nadal są główną przyczyną zgonów na całym świecie, zwłaszcza w krajach o niskich dochodach i u małych dzieci.
W 2019 r. dwie choroby zakaźne – zakażenia dolnych dróg oddechowych i choroby biegunkowe – zostały sklasyfikowane przez Światową Organizację Zdrowia (WHO) w pierwszej dziesiątce przyczyn zgonów na świecie 1.
Równolegle do zakażeń nabytych w społeczności, w ostatnich latach pojawiają się zakażenia związane z opieką zdrowotną (HAI). HAIs to te infekcje, które pacjenci nabywają podczas otrzymywania opieki zdrowotnej ”2.
Od wielu lat rozprzestrzenianie się zakażeń jest ściśle monitorowane przez konkretne krajowe i międzynarodowe agencje, takie jak Centrum ds. Zapobiegania i Kontroli Chorób (CDC) w Ameryce i Europie (ECDC), którego misją jest identyfikacja, ocena i informowanie o aktualnych i pojawiających się zagrożeniach dla zdrowia ludzkiego spowodowanych chorobami zakaźnymi.
Dzięki tym systemom nadzoru, najczęstsze HAI zgłaszane w Europie są dobrze znane i zgłaszane poniżej3:
Zakażenia układu oddechowego (21,4% zapalenie płuc i 4,3% inne zakażenia dolnych dróg oddechowych).
- Zakażenia układu moczowego (18,9%).
- Zakażenia w miejscu operacji (18,4%).
- Zakażenia krwioobiegu (10,8%).
- Zakażenia przewodu pokarmowego (8,9%),
z zakażeniem Clostridium difficile stanowiącym 44,6% tego ostatniego (4,9% wszystkich HAI).
W ciągu ostatnich kilku dziesięcioleci wiele szpitali wdrożyło programy nadzoru i śledzenia, wraz z solidnymi strategiami profilaktycznymi, w celu zmniejszenia odsetka zakażeń wirusem HIV. Zakażenia szpitalne są często związane z zakażeniami opornymi na antybiotyki i z tego powodu mają wpływ nie tylko na jednostki, pojedynczego pacjenta, ale także na lokalne społeczności, do których należy ta osoba.
Oporność na środki przeciwdrobnoustrojowe (AMR) odnosi się do zdolności drobnoustrojów do wytrzymania leczenia przeciwdrobnoustrojowego 4). Nadmierne stosowanie, niewłaściwe stosowanie i samodzielne podawanie antybiotyków (zwłaszcza we Włoszech, które zajmują pierwsze miejsce w Europie wraz z Grecją pod względem liczby zgonów spowodowanych opornością na antybiotyki 5) jest związane z rozprzestrzenianiem się drobnoustrojów, które są na nie odporne, co czyni leczenie nieskutecznym i stanowi poważne zagrożenie dla zdrowia publicznego.
Pomimo wielu alarmów podniesionych przez WHO i wielu kampanii międzynarodowych ustanowionych na całym świecie, liczba zgonów spowodowanych opornością na antybiotyki rosła i będzie rosła każdego roku do 10 milionów/liczbę zgonów rocznie w 2050r.6.
Problem polega na tym, że bakterie nie tylko stają się odporne na antybiotyki, ale są również w stanie przenieść oporność na przyszłe populacje bakterii. Oznacza to, że populacja odpornych bakterii rośnie tak szybko, że odporne patogeny rozprzestrzeniają się szybko na środowiska związane z ludźmi (takie jak lotniska, transport publiczny, szkoły, miejsca pracy, siłownie itp.).
W przypadku zakażeń wywołanych przez bakterie wydaje się jasne, że rozwiązania nie można szukać poprzez zwiększenie stosowania nowych antybiotyków, ale poprzez opracowanie kompleksowego planu i wytycznych dotyczących zapobiegania HAI, skuteczniejszych i terminowych systemów diagnostycznych, zarówno w placówkach opieki zdrowotnej, jak i w domu.
Opieka domowa jest możliwym zasobem?
Przeniesienie pacjentów z opieki szpitalnej do opieki domowej miałoby szereg pozytywnych skutków, takich jak mniejsze rozprzestrzenianie się chorób zakaźnych w środowisku, zmniejszenie ryzyka zakażenia przez pacjentów już osłabionych chorobami przewlekłymi, większa dostępność placówek klinicznych dla pacjentów, którzy szczególnie potrzebują hospitalizacji, a wreszcie obniżenie kosztów systemów opieki zdrowotnej7.
Już na początku 2000 r. opublikowano kilka inicjatyw zdalnego monitorowania pacjentów, aby wspierać zdolność do leczenia pacjentów w domu w celu poprawy skuteczności leczenia i związanego z nim wyniku8. W kolejnych latach integracja niejednorodnych informacji klinicznych w przepływach pracy związanych z opieką zdrowotną rozpoczęła się od coraz częstszego przyjmowania standardów interoperacyjności danych i procesów 9, co prowadzi do obecnego scenariusza, w którym, jak opisano w następnym rozdziale, nowoczesne cyfrowe technologie zdrowotne mogłyby wnieść sensowny impuls do opieki domowej.
W tej sekcji opisano trzy scenariusze opieki domowej, w których już obecnie dostępne technologie cyfrowe są zintegrowane z leczeniem pacjentów przewlekłych. Programy opieki domowej wraz z narzędziami cyfrowymi mogą wspierać pracowników służby zdrowia w przezwyciężaniu krytycznych aspektów, które mogą pojawić się podczas przenoszenia pacjentów przewlekłych ze szpitala na terytorium, a które mogą ograniczać (a nawet wykluczać) stosowanie opieki domowej.
Nasze doświadczenie koncentruje się głównie na żywieniu pozajelitowym w domu (HPN), dializie otrzewnowej (PD) i pozajelitowej terapii antybiotykowej w warunkach ambulatoryjnych (OPAT), ale istnieje wiele innych obszarów terapeutycznych, w których opieka domowa ma zastosowanie obecnie, a nawet wkrótce.
Żywienie pozajelitowe w domu
Żywienie pozajelitowe (PN) jest terapią ratującą życie poprzez dożylne podawanie składników odżywczych (takich jak aminokwasy, glukoza, lipidy, elektrolity, witaminy i pierwiastki śladowe) poza układem pokarmowym. Całkowite żywienie pozajelitowe (TPN) występuje wtedy, gdy żywienie dożylne jest jedynym źródłem żywienia pacjenta.
Główne działania niepożądane związane z żywieniem pozajelitowym mogą wynikać z nieprawidłowości metabolicznych, ryzyka infekcji lub związanego z tym dostępu żylnego 10.
Przejście od żywienia pozajelitowego szpitalnego do żywienia pozajelitowego opartego na terytoriach może ograniczyć lub zapobiec narażeniu pacjenta na zakażenia szpitalne, ale może również stwarzać znaczne ryzyko i dodatkowe słabości pacjenta, jeśli nie są one systematycznie monitorowane i rozwiązywane.
W rezultacie korzyści z leczenia HPN mogą być utrudnione przez powikłania i zdarzenia niepożądane, których w przeciwnym razie można by uniknąć11.
Sposób, w jaki organizacje opieki zdrowotnej wdrażają ciągłość opieki, ma silny wpływ na bezpieczeństwo programów HPN.
Ryzyko dla bezpieczeństwa pacjenta w momencie wypisu może być wysokie i może prowadzić do wysokiego wskaźnika powrotu do szpitala12. Problemom tym można jednak zapobiec, przyjmując odpowiednie strategie i jasne protokoły13. Często krytyczne kwestie warunkujące readmisję pacjenta zwiększające ryzyko dla jego bezpieczeństwa są bezpośrednimi konsekwencjami braku koordynacji między systemami terytorialnymi i szpitalnymi. Krytyka ta powoduje przerwy w przepływie informacji, zarządzaniu i koordynacji14.
Nowoczesne technologie cyfrowe (rysunek 1) umożliwiają wdrożenie zautomatyzowanych procesów poprzez wprowadzenie platform internetowych do koordynacji działań prowadzonych w domu pacjenta (na przykład pomoc pielęgniarska, surowce, udostępnianie danych klinicznych) oraz zarządzanie nieoczekiwanymi sytuacjami przy możliwym zaangażowaniu klinicystów szpitalnych i/lub personelu zewnętrznego.
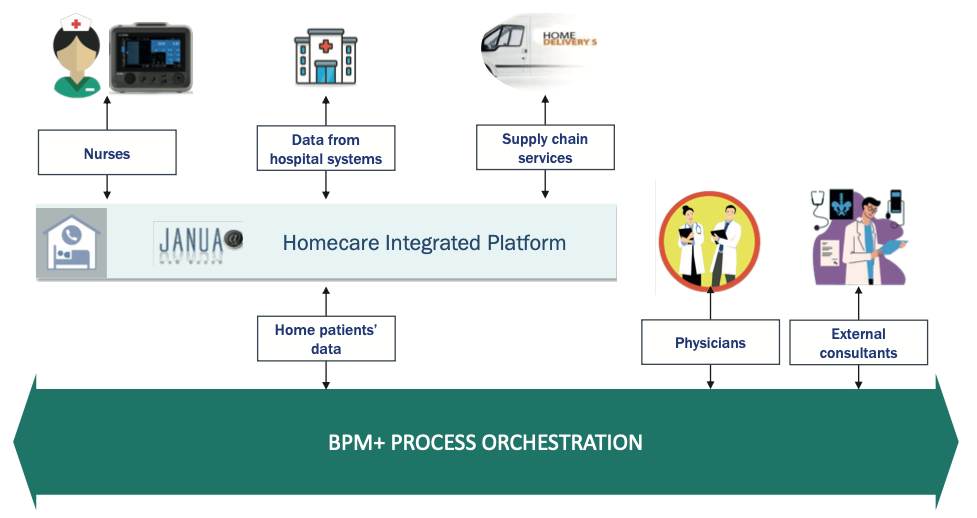
Ryc. 1. Technologie cyfrowe wspierające program żywienia pozajelitowego opieki domowej.
Skuteczna i efektywna usługa HPN może być świadczona jedynie poprzez stałą i terminową koordynację wszystkich działań, począwszy od przejęcia opieki nad pacjentem, po zaopatrzenie w surowce i związane z tym zarządzanie administracyjne całym procesem.
Przyjęcie platformy webowej przeznaczonej do obsługi tego procesu pozwala na:
- Zarządzaj ciągłością opieki w czasie rzeczywistym.
- Dzielenie się informacjami w procesie przejścia ze szpitala do domu i vice versa.
- Zapewnij zintegrowane i idealne zarządzanie pacjentem.
- Monitorowanie wydajności świadczonej usługi.
dializa otrzewnowa
Oprócz korzyści, którymi już się zajęto, wynikających z opieki domowej, możliwość leczenia pacjentów z przewlekłą chorobą nerek poddawanych terapii nerkozastępczej w domu za pomocą dializy otrzewnowej (PD) jest cennym zasobem, który pozwala pacjentom prowadzić quasi-normalne życie.
Szybko rozwijająca się technologia cyfrowa otwiera obecnie drzwi do wielu możliwości, takich jak zdalne monitorowanie pacjenta (RPM) podczas wykonywania PD w domu z najnowszymi pokoleniami cyklerów PD (Automated Peritoneal Dialysis – APD)15.
Podczas APD RPM z czujnikami bezprzewodowymi umożliwiają stałe pobieranie danych biometrycznych pacjenta z cyklera przez cały czas trwania zabiegu (Rysunek 2). Personel medyczny (lekarze dedykowani i pielęgniarki PD) może być przydzielony i upoważniony do dostępu do tych danych za pośrednictwem komputera/tabletu/telefonu w celu monitorowania monitorowania leczenia pacjentów w dowolnym momencie, z każdego miejsca.

Ryc. 2. |||UNTRANSLATED_CONTENT_START|||APD system architecture.|||UNTRANSLATED_CONTENT_END|||
Cyklery nowej generacji przypisane dziś do pacjenta w domu mogą komunikować się autonomicznie ze Szpitalem (w którym znajduje się operacyjne centrum kliniczne) i umożliwiać gromadzenie danych pacjenta po zakończeniu każdego leczenia APD.
Dane zebrane od pacjentów, zarówno biometryczne, jak i związane z leczeniem APD, są stale analizowane przez System i mogą być przekształcane w alarmy/alarmy dla pracowników służby zdrowia odpowiedzialnych za zarządzanie pacjentem.
Lekarze i pielęgniarki mogą zdalnie sprawdzić dane pacjenta i w razie potrzeby podjąć decyzję o zmianie schematu PD/ recepty.
Wpływ zdalnej adaptacji leczenia/recept medycznych może zwiększyć zgodność pacjenta, zoptymalizować wyniki pacjenta i zwiększyć bezpieczeństwo pacjenta.
Ponadto, unikanie wielokrotnego dostępu pacjentów do szpitala referencyjnego w celu przeglądu/zmiany leczenia, może zmniejszyć obciążenie odczuwane przez rodziny świadczące opiekę w domu, poprawić przestrzeganie leczenia, a poprzez pętle informacji zwrotnej w czasie rzeczywistym poprawić wiedzę poprzez zindywidualizowaną edukację.
Leczenie pozajelitowe antybiotykami w warunkach ambulatoryjnych
Koncepcja pozajelitowej terapii antybiotykowej (OPAT) urodzonej na początku lat 80. w Stanach Zjednoczonych w celu połączenia redukcji kosztów i poprawy jakości życia pacjenta wynikającej z krótszego pobytu w szpitalu oraz z bardziej przyjaznego i komfortowego otoczenia pacjenta16.
Aby jednak OPAT mógł być przeprowadzany niezależnie przez pacjenta, należy zagwarantować następujące kroki:
- Prawidłowość dawkowania leku i jego składników.
- Brak zanieczyszczenia środowiska.
- Prawidłowa szybkość podawania.
Obecnie możliwe jest zarządzanie OPAT poprzez proces domowy (Rysunek 3) i przyjęcie nowoczesnych technologii biomedycznych.
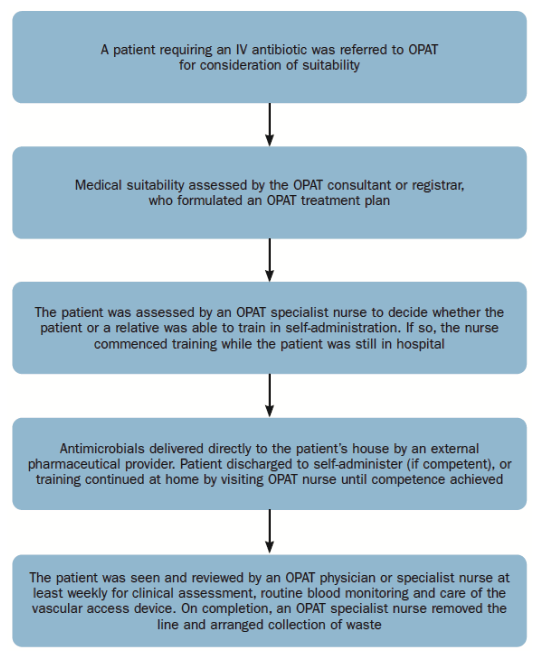
Ryc. 3. Proces domowy OPAT
Dzięki zastosowaniu tych innowacyjnych technologii pacjenci/ opiekunowie, którzy nie są w stanie wymieszać antybiotyków w tradycyjny sposób, mogą zostać przeszkoleni w zakresie stosowania aseptycznie wypełnionych urządzeń elastomerowych wstępnie zmieszanych przez zewnętrznych dostawców leków.
Pacjenci mogą samodzielnie podawać antybiotyki beta-laktamowe, takie jak flukloksacylina, benzylopenicylina i piperacylina z tazobaktamem przez 24 godziny na dobę, unikając leczenia szpitalnego przez cały czas trwania terapii.
Pacjenci w podeszłym wieku lub pacjenci z zręcznością, pacjenci stosujący złożone i wielolekowe schematy leczenia oraz pacjenci, dla których preferowanym leczeniem było ciągłe podawanie antybiotyków beta-laktamowych, mogą teraz zostać odhospitalizowani poprzez dostarczenie im urządzenia elastomerowego, które zawiera elastomerowy „balon”: w miarę spuszczania z czasem delikatnie przepycha antybiotyk przez zestaw do infuzji dożylnych, który przenosi lek z urządzenia do cewnika/portu, zapewniając niezawodne i dokładne natężenie przepływu.
Obecne i przyszłe cyfrowe technologie zdrowotne do zarządzania infekcjami
Nowoczesne technologie cyfrowe są cennymi zasobami służącymi zwalczaniu rozprzestrzeniania się zakażeń i wspieraniu przejścia ze szpitala do domu pacjenta.
Wdrożenie urządzeń cyfrowych zarówno w warunkach szpitalnych, jak i w domu, może:
- Ułatwia wczesną identyfikację ryzyka infekcji i umożliwia szybką interwencję personelu medycznego i pielęgniarskiego.
- Umożliwiają bardziej ostrożne zarządzanie antybiotykami o szerokim spektrum działania, skuteczniejsze zapobieganie oporności na antybiotyki oraz poprawiają rodzaj i dawki odpowiedniej terapii przeciwdrobnoustrojowej.
- Maksymalizacja bezpieczeństwa biologicznego środowiska.
- Zagwarantowanie zarządzania usługami terapeutycznymi świadczonymi na terytorium, dzięki monitorowaniu wydajności w czasie rzeczywistym.
Niektóre przykłady tych technologii opisano w poniższych akapitach.
Web Platform for Infection Surveillance
Jeszcze kilka lat temu działania związane z nadzorem nad infekcjami były prowadzone przez interdyscyplinarne zespoły medyczne, które analizują dane pochodzące z różnych szpitalnych systemów informacyjnych, takich jak np. elektroniczna dokumentacja medyczna i/lub laboratoryjny system informacyjny (LIS).
Obecnie kryzys zdrowotny związany z zakażeniami szpitalnymi spowodowanymi opornością na antybiotyki kładzie nacisk na zespoły nadzoru zdrowotnego, które zwiększyły potrzebę zautomatyzowanej i częstszej ekstrakcji coraz większej liczby niejednorodnych danych klinicznych.
Dostawcy systemów informacji medycznej pozostają w tyle za innowacjami w zakresie nadzoru zakażeń, co doprowadziło wiele organizacji opieki zdrowotnej do wyposażenia się w specjalne narzędzia nadzoru i zaawansowanej kontroli zakażeń 17.
Specjalna platforma nadzoru zakażeń musi być w stanie w przejrzysty sposób gromadzić dane z dowolnego istniejącego systemu informatycznego w organizacji opieki zdrowotnej: rejestru przyjęć, wypisów i transferów pacjentów, laboratorium mikrobiologicznego, sal operacyjnych, sprzętu medycznego, radiologii itp.
Gromadzone dane są przetwarzane przez algorytmy zdolne do natychmiastowego wykrywania potencjalnych zagrożeń, takich jak:
- Obecność, w określonych ramach czasowych, dwóch lub więcej przypadków drobnoustroju zakaźnego wykrytego u pacjentów hospitalizowanych na tym samym oddziale.
- Ponowne przyjęcie pacjenta, u którego w ciągu ostatniego roku wystąpiła ciężka infekcja.
W przypadku wystąpienia potencjalnego ryzyka zakażeń personel nadzorujący jest niezwłocznie powiadamiany, aby można było podjąć odpowiednie środki ostrożności w celu zapobieżenia pojawieniu się klastrów epidemicznych.
Ponadto systemy te mogą również zapewniać ważne wsparcie w zarządzaniu środkami przeciwdrobnoustrojowymi. Na przykład przepisanie antybiotyku o szerokim spektrum działania może zostać natychmiast przerwane na korzyść leku docelowego, gdy tylko laboratorium wygeneruje ważny raport potwierdzający, że zidentyfikowano określony mikroorganizm chorobotwórczy.
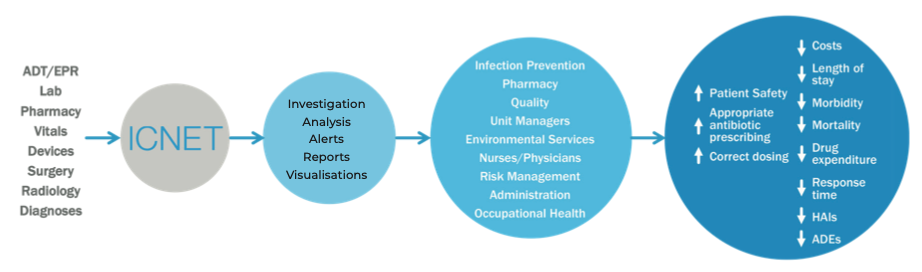
Ryc. 4. Schemat działania platformy monitorowania infekcji ICNet
Taka platforma może przynieść duże korzyści w placówce opieki zdrowotnej, takie jak zmniejszenie zakażeń w miejscu operacji (SSI)18, zmniejszenie obciążenia pracą zespołu19 nadzoru nad infekcjami i znaczne zmniejszenie recept na antybiotyki o szerokim spektrum działania 20 i stosowanie antybiotyków w ogóle21.
Przyjęcie specjalnej platformy do nadzoru zakażeń umożliwia większą kontrolę w postępowaniu z pacjentami i w konsekwencji sprzyja możliwemu przemieszczaniu się ze szpitala na terytorium, na przykład w celu leczenia pacjentów przewlekłych i/lub w fazie pooperacyjnej.
Urządzenia do dezynfekcji pomieszczeń z wykorzystaniem technologii oświetleniowej
Chociaż zapewnienie terapii w domu pacjenta zapewnia wszystkie zalety opisane w poprzednich akapitach, środowisko domowe może nie być w stanie zagwarantować odpowiednich warunków bezpieczeństwa biologicznego. Z tego powodu, w przypadku szczególnie delikatnych lub krytycznych pacjentów, przydatne może być przyjęcie systemu pozwalającego na ciągłą dezynfekcję środowisk.
Niektóre bardzo obiecujące technologie zostały opracowane w oparciu o koncepcję ciągłej dezynfekcji z wykorzystaniem częstotliwości światła widzialnego, bez zerowej emisji promieniowania jonizującego, które oświetlając pomieszczenia, nieustannie je dezynfekują. Technologie te mają na celu zapewnienie dezynfekcji bez sterylizacji środowiska oraz kontrolę proliferacji bakterii i wirusów działających w synergii z naturalną odpornością ludzkiego układu odpornościowego.
Technologia ta opiera się na następujących założeniach22:
- Unikać „ponownego zanieczyszczenia”. „Ponowne skażenie” oznacza przywrócenie potencjalnie chorobotwórczej populacji drobnoustrojów w środowiskach, w których wcześniej stosowano chemiczne środki dezynfekujące; jak łatwo można sobie wyobrazić, po poddaniu powierzchni lub środowiska działaniu fizycznych lub chemicznych systemów odkażających, nieuniknione jest, że zostanie ono ponownie skażone, gdy tylko żywe istoty zaczną je odwiedzać.
- Przeciwdziałanie zjawisku „oporności” (oporność jest materiałem genetycznym wymienianym między mikroorganizmami, który umożliwia pozyskiwanie informacji genetycznych sprzyjających oporności na antybiotyki). Lekkomyślne stosowanie środków dezynfekujących i antybiotyków sprzyja utrwalaniu w różnych populacjach mikroorganizmów i mutacji, które je chronią kosztem wrażliwych. W ten sposób zajmują coraz większe przestrzenie mieszkalne i stają się stałe.
- Koncepcja antagonizmu konkurencyjnego. Nie eliminuje wszystkich mikroorganizmów w sposób niekontrolowany, ale chociaż eliminuje zarazki chorobotwórcze, sprzyja tworzeniu stabilnych kolonii „probiotyków”.
- Technologia jest „konfigurowalna”, można ją skalibrować, aby zapewnić skuteczność wymaganą przez środowiska o różnym poziomie ryzyka mikrobiologicznego.
Stwierdzono, że technologia ta jest skuteczna w różnych rodzajach bakterii GRAM+ i GRAM-, wirusów (w tym SARS-Cov-2), grzybów, zarodników i pleśni, zarówno w badaniach in vitro, jak i in vivo 23.
Prosta wymiana świateł na tego typu urządzenia pozwoli zwiększyć poziom bezpieczeństwa biologicznego środowisk, zmniejszając ewentualne szczątkowe ryzyko zanieczyszczenia i maksymalizując ich skuteczność.
Ponadto technologie te mogą być zintegrowane z czujnikami IoT zasilanymi przez sieć Ethernet (PoE = Power over Ethernet), które oferują następujące zalety:
- Niskie napięcie, łatwa instalacja.
- Integruje opisaną powyżej technologię światła dezynfekującego.
- Wykrywanie obecności, temperatury, wilgotności, LZO (lotnych związków organicznych), światła otoczenia, CO2.
- Zintegruj lampki sygnalizacyjne, aby obsługiwać wiele przypadków użycia.
- Pozwalają one zidentyfikować i pokazać poziom obłożenia pomieszczenia, zdefiniować cykle sanitarne, zarządzać ścieżkami klinicznymi i alertami.
Orkiestracja procesu opieki zdrowotnej
Ilekroć ścieżka kliniczna jest przenoszona ze szpitala na terytorium, konieczne jest przyjęcie narzędzi gwarantujących jej zarządzanie, tj. narzędzi umożliwiających efektywną i terminową realizację oraz synchronizację działań między wszystkimi zaangażowanymi operatorami, zwiększając związaną z tym efektywność.
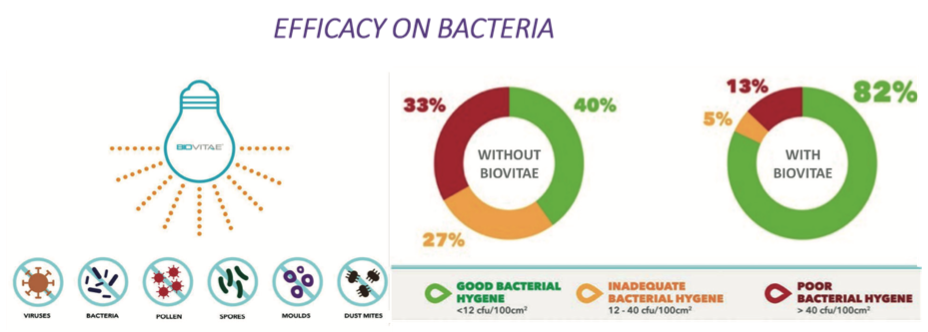
Ryc. 5. Wyniki zastosowania oświetlenia Biovitae na bakterie.
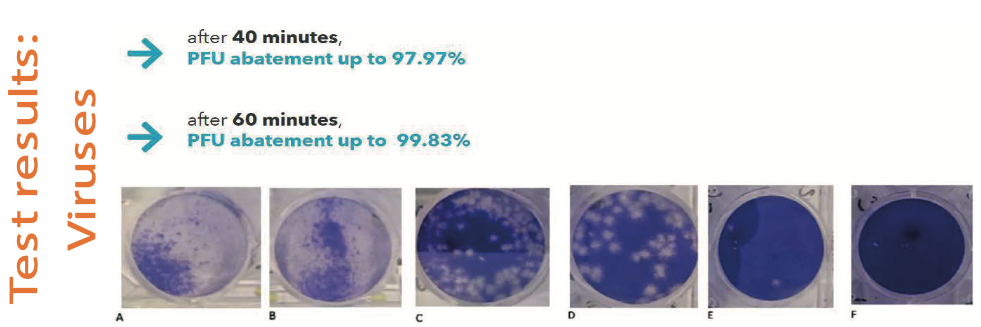
Ryc. 6. Wyniki zastosowania Bioviae oświetlają wirusy.
Ten poziom synchronizacji – czyli „orkiestracji” – jest możliwy do osiągnięcia dzięki zastosowaniu już dziś dostępnych warstw technologicznych:
- Wspólne repozytorium, w którym należy zebrać wszystkie zebrane dane kliniczne.
- Wspólny schemat semantyczny gwarantujący utrzymanie danych podczas interakcji między wszystkimi zaangażowanymi operatorami i systemami.
- Sposób, za pomocą którego różne systemy informacyjne mogą dzielić się nie tylko danymi i informacjami, ale także elementami kontekstowymi, takimi jak zdarzenia i metadane (tj. danymi odnoszącymi się do danych dostarczających opisu kontekstowego).
- Opis interakcji między wszystkimi zaangażowanymi operatorami za pomocą standardowej notacji umożliwiającej prawidłowy i dokładny opis procesu oraz jego wdrożenie i synchronizację.
Dzięki takiemu podejściu24, możliwe będzie wdrożenie scentralizowanego i zintegrowanego narzędzia, za pomocą którego opieka nad pacjentami domowymi: po tym, jak pacjent zostanie wrobiony w jedną z możliwych ścieżek opieki domowej, wystarczy utworzyć nową instancję odpowiedniej, zorganizowanej ścieżki, a wszystkie zaangażowane systemy i operatorzy zostaną niezwłocznie i terminowo poinformowani o tym, czego się od nich oczekuje.
Ponadto możliwa będzie analiza wydajności procesu w czasie rzeczywistym: możliwe będzie wykrycie wszelkich wąskich gardeł, pomiar czasu realizacji każdej ścieżki i stały pomiar określonych kluczowych wskaźników wydajności (KPI) w celu upewnienia się, że świadczona usługa jest zgodna z wymaganiami.
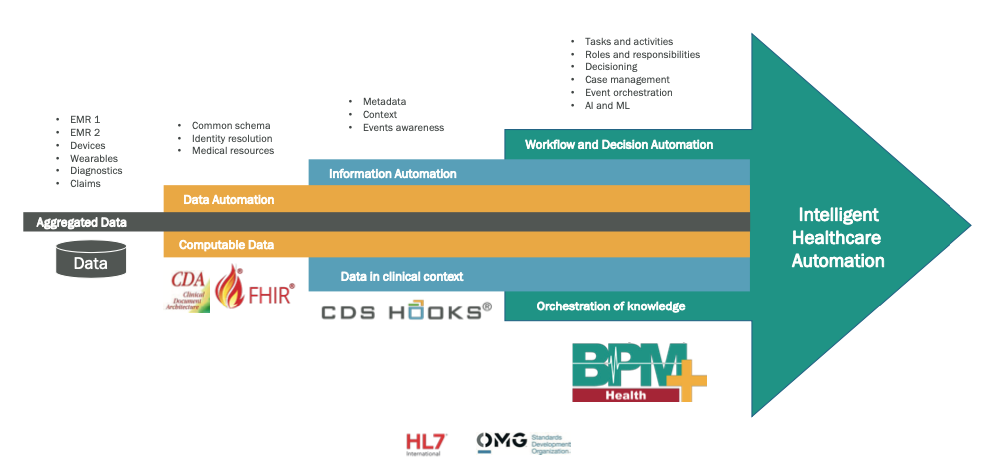
Ryc. 7. Warstwy cyfrowe stanowiące inteligentny system automatyzacji opieki zdrowotnej.
Wnioski
Choroby zakaźne można kontrolować i miejmy nadzieję zapobiegać poprzez wdrażanie globalnych programów nadzoru i edukacji w placówkach opieki zdrowotnej oraz tworzenie świadomości w populacji ogólnej.
ponadto wyraźne globalne inwestycje, rozwój i wdrożenie technologii cyfrowych mogą wspierać światowy system opieki zdrowotnej i świadczeniodawców opieki zdrowotnej w celu ograniczenia/zarządzania HAI oraz przy jednoczesnym zwiększeniu/zapewnieniu gramów dobrze wykształconym pacjentom już dostępnym obecnie: zapobieganie/kontrolowanie zakażeń dostęp do pacjentów z progresją opieki domowej.
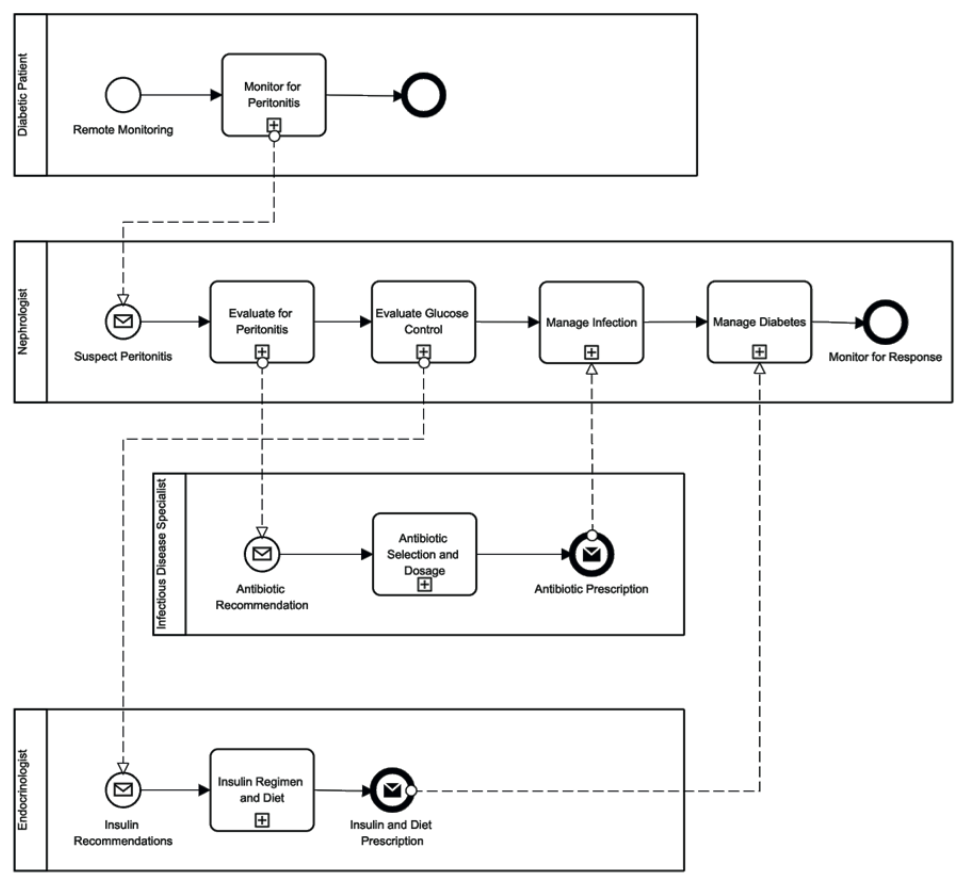
Ryc. 8. Model BPMN ścieżki opieki zdrowotnej skoncentrowany na pacjentach z cukrzycą włączonych do programu APD.